Información general sobre la leucemia linfoblástica aguda infantil
Puntos importantes de esta sección
- La leucemia linfoblástica aguda infantil (LLA) es un tipo de cáncer por el que la médula ósea produce demasiados linfocitos inmaduros (un tipo de glóbulo blanco).
- Hay subgrupos de LLA infantil.
- La exposición a radiación y los antecedentes familiares pueden afectar el riesgo de padecer de LLA infantil
- Los signos posibles de LLA infantil incluyen fiebre y hematomas.
- Para detectar (encontrar) y diagnosticar la LLA infantil, se utilizan pruebas que examinan la sangre y la médula ósea.
- Ciertos factores afectan el pronóstico (posibilidad de recuperación) y las opciones de tratamiento.
La leucemia linfoblástica aguda infantil (LLA) es un tipo de cáncer por el que la médula ósea produce demasiados linfocitos inmaduros (un tipo de glóbulo blanco).
La leucemia linfoblástica aguda infantil (llamada también leucemia linfocítica aguda o LLA) es un cáncer de la sangre y la médula ósea. Por lo general, este tipo de cáncer empeora de forma rápida si no se trata. Es el tipo de cáncer más común en los niños.
Normalmente, la médula ósea elabora células madre sanguíneas (células inmaduras) que con el tiempo se vuelven, células sanguíneas maduras. Una célula madre sanguínea se puede volver una célula madre mieloide o una célula madre linfoide.
Una célula madre mieloide se transforma en uno de tres tipos de células sanguíneas maduras:
- Glóbulos rojos que transportan oxígeno y sustancias a todos los tejidos del cuerpo.
- Plaquetas que forman coágulos de sangre para interrumpir el sangrado.
- Glóbulos blancos que combaten las infecciones y las enfermedades.
Una célula madre linfoide se transforma en un linfoblasto y, luego, en uno de tres tipos de linfocitos (glóbulos blancos):
- Linfocitos B que producen anticuerpos para ayudar a combatir las infecciones.
- Linfocitos T que ayudan a los linfocitos B a generar los anticuerpos que ayudan a combatir las infecciones.
- Linfocitos citolíticos naturales que atacan las células cancerosas o los virus.

En el caso de la LLA, hay demasiadas células madre que se transforman en linfoblastos, linfocitos B o linfocitos T. Estas células también se llaman células de leucemia. Estas células leucémicas no funcionan como los linfocitos normales y no pueden combatir muy bien las infecciones. Además, en la medida que aumenta la cantidad de células de leucemia en la sangre y la médula ósea, hay menos lugar para los glóbulos blancos, los glóbulos rojos y las plaquetas sanas. Esto puede producir infecciones, anemia y sangrados fáciles.
Este sumario hace referencia a la leucemia linfoblástica aguda. Para obtener información sobre otros tipos de leucemia, consultar los siguientes sumarios del PDQ:
- Tratamiento de la leucemia linfoblástica aguda en adultos.
- Tratamiento de la leucemia linfocítica crónica.
- Tratamiento de la leucemia mieloide aguda en adultos.
- Tratamiento de la leucemia mieloide aguda infantil/otras neoplasias malignas mieloides.
- Tratamiento de la leucemia mielógena crónica.
- Tratamiento de la leucemia de células pilosas.
Hay subgrupos de LLA infantil.
Hay diferentes subgrupos de LLA de acuerdo con las siguientes condiciones:
- Si el tipo de célula sanguínea afectada tiene un aspecto más parecido a un linfocito B o un linfocito T.
- La edad del niño en el momento del diagnóstico. Por ejemplo, si el niño es menor de 1 año, tiene entre 1 año y menos de 10 años, o tiene 10 años o más (adolescente).
- Si hay ciertos cambios en los cromosomas. La LLA positiva para el cromosoma Filadelfia es un tipo de cambio en un cromosoma que se puede presentar.
Para mayor información, consultar la sección sobre Subgrupos de la leucemia linfoblástica aguda infantil.
La exposición a radiación y los antecedentes familiares pueden afectar el riesgo de padecer de LLA infantil
Cualquier cosa que aumenta el riesgo de padecer de una enfermedad se llama factor de riesgo. Tener un factor de riesgo no significa que se va a presentar cáncer; no tener un factor de riesgo no significa que no se va a presentar un cáncer. Consultar con el médico si piensa que tiene riesgo.Los factores de riesgo posibles para la LLA incluyen los siguientes aspectos:
- Tener un hermano con leucemia.
- Ser de raza blanca o de origen hispano.
- Residir en los Estados Unidos de América.
- Estar expuesto a los rayos X antes del nacimiento.
- Estar expuesto a la radiación.
- Haber tenido un tratamiento anterior con quimioterapia u otros medicamentos que debilitan el sistema inmunitario.
- Tener ciertos cambios en los genes o padecer de ciertos trastornos genéticos como el síndrome de Down.
Los signos posibles de LLA infantil incluyen fiebre y hematomas.
Estos y otros síntomas pueden ser la causa de la LLA infantil. Otras afecciones pueden causar los mismos síntomas. Consultar con el médico si se presenta cualquiera de los siguientes problemas:
- Fiebre.
- Hematomas o sangrados fáciles.
- Petequia (manchas planas, como puntitos de color rojo oscuro debajo de la piel producidos por un sangrado).
- Dolor de huesos o articulaciones.
- Masas en el cuello, las axilas, el estómago o la ingle que no duelen.
- Dolor o sensación de saciedad debajo de las costillas.
- Debilidad, sensación de cansancio o aspecto pálido.
- Pérdida de apetito.
Para detectar (encontrar) y diagnosticar la LLA infantil, se utilizan pruebas que examinan la sangre y la médula ósea.
Pueden utilizarse las siguientes pruebas y procedimientos:
- Examen físico y antecedentes: examen del cuerpo para verificar los signos generales de salud, como la revisión de signos de enfermedad, masas o cualquier otra cosa que parezca anormal. Se toman también los antecedentes médicos de las enfermedades y los tratamientos previos del paciente.
- Recuento sanguíneo completo (RSC) con diferencial: procedimiento mediante el cual se toma una muestra de sangre y se analiza lo siguiente:
- La cantidad de glóbulos rojos y plaquetas.
- La cantidad y el tipo de glóbulos blancos.
- La cantidad de hemoglobina (la proteína que transporta oxígeno) en los glóbulos rojos.
- La parte de la muestra compuesta por glóbulos rojos. Ampliar
 Recuento sanguíneo completo (RSC). Se extrae sangre introduciendo una aguja en una vena y se permite que la sangre fluya hacia un tubo. La muestra de sangre se envía al laboratorio y se cuentan los glóbulos rojos, los glóbulos blancos y las plaquetas. El RSC se usa para examinar, diagnosticar y vigilar muchas afecciones distintas.
Recuento sanguíneo completo (RSC). Se extrae sangre introduciendo una aguja en una vena y se permite que la sangre fluya hacia un tubo. La muestra de sangre se envía al laboratorio y se cuentan los glóbulos rojos, los glóbulos blancos y las plaquetas. El RSC se usa para examinar, diagnosticar y vigilar muchas afecciones distintas.
- Aspiración de la médula ósea y biopsia: extracción de una muestra de médula ósea, sangre, y un trozo pequeño de hueso mediante la inserción de una aguja en el hueso de la cadera o el esternón. Un patólogo observa las muestras de médula ósea, sangre y hueso bajo un microscopio para verificar si hay signos de cáncer. Ampliar
 Aspiración y biopsia de la médula ósea. Después de adormecer un área pequeña de la piel, se inserta una aguja de Jamshidi (una aguja larga, hueca) en el hueso de la cadera del paciente. Se extraen muestras de sangre, hueso y médula ósea para examinarla bajo un microscopio.
Aspiración y biopsia de la médula ósea. Después de adormecer un área pequeña de la piel, se inserta una aguja de Jamshidi (una aguja larga, hueca) en el hueso de la cadera del paciente. Se extraen muestras de sangre, hueso y médula ósea para examinarla bajo un microscopio. - Análisis citogenético: prueba de laboratorio en la que se observan bajo un microscopio las células de una muestra de sangre o de médula ósea para verificar si hay ciertos cambios en los cromosomas de los linfocitos. Por ejemplo, en la LLA positiva para el cromosoma Filadelfia, parte de un cromosoma se traslada a otro cromosoma. Esto se llama "cromosoma Filadelfia". También se pueden realizar otras pruebas, como la hibridación fluorescente in situ (HFIS), para determinar si hay ciertos cambios en los cromosomas. Ampliar
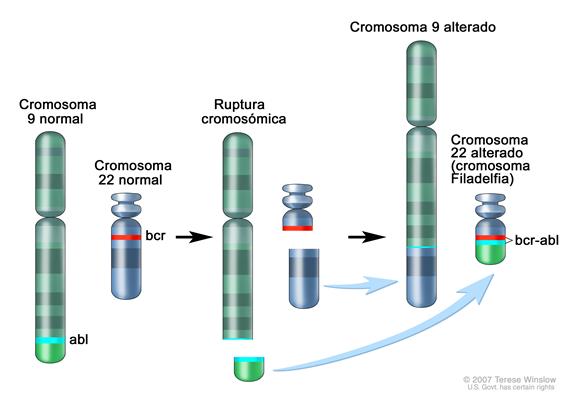 Cromosoma Filadelfia. Una sección del cromosoma 9 y una sección del cromosoma 22 se rompen e intercambian lugares. El gen abl- bcr se forma en el cromosoma 22 donde se une a la sección del cromosoma 9. El cromosoma 22 alterado se llama cromosoma Filadelfia.
Cromosoma Filadelfia. Una sección del cromosoma 9 y una sección del cromosoma 22 se rompen e intercambian lugares. El gen abl- bcr se forma en el cromosoma 22 donde se une a la sección del cromosoma 9. El cromosoma 22 alterado se llama cromosoma Filadelfia. - Inmunofenotipificación: prueba en la que se observan bajo un microscopio las células de una muestra de sangre o de médula ósea para verificar si los linfocitos malignos (cancerosos) empezaron siendo linfocitos B o linfocitos T.
- Estudio químico de la sangre: procedimiento en el cual se examina una muestra de sangre para medir las cantidades de ciertas sustancias liberadas a la sangre por los órganos y tejidos del cuerpo. Una cantidad poco común (mayor o menor que lo normal) de una sustancia puede ser signo de enfermedad en el órgano o el tejido que la elabora.
- Radiografía del tórax: rayo X de los órganos y huesos del interior del tórax. Un rayo X es un tipo de haz de energía que puede atravesar el cuerpo y plasmarse en una placa que muestra una imagen del interior del cuerpo.
Ciertos factores afectan el pronóstico (posibilidad de recuperación) y las opciones de tratamiento.
El pronóstico (probabilidad de recuperación) y las opciones de tratamiento pueden depender de los siguientes aspectos:
- La edad en el momento del diagnóstico y la raza.
- El número de glóbulos blancos en el momento del diagnóstico.
- Cuán rápido y cuánto disminuye la concentración de células leucémicas después del tratamiento inicial.
- Si las células leucémicas se originaron en linfocitos B o en linfocitos T.
- Si se manifestaron ciertos cambios en los cromosomas de los linfocitos.
- Si la leucemia se ha diseminado hacia el cerebro y la médula espinal.
- Si el niño padece de síndrome de Down.
Si la leucemia recidiva (vuelve) después del tratamiento inicial, el pronóstico y las opciones de tratamiento pueden depender de los siguientes aspectos:
- Tiempo transcurrido desde la finalización del tratamiento inicial y el momento en que la leucemia recidiva.
- Si la leucemia recidiva en la médula ósea o fuera de la médula ósea.


 Volver arriba
Volver arriba