
Si desea obtener más información, visite http://www.nhlbi.nih.gov/health-spanish/health-topics/temas/cad/
¿Qué es la enfermedad coronaria?
La enfermedad coronaria, conocida también como enfermedad de las arterias coronarias, es una afección en la que la placa se deposita dentro de las arterias coronarias. Estas arterias suministran sangre rica en oxígeno al músculo cardíaco, que es el músculo del corazón.
La placa está formada por grasa, colesterol, calcio y otras sustancias que se encuentran en la sangre. Cuando la placa se deposita en las arterias produce una enfermedad llamada aterosclerosis. El depósito de placa se produce en el transcurso de muchos años.
Aterosclerosis
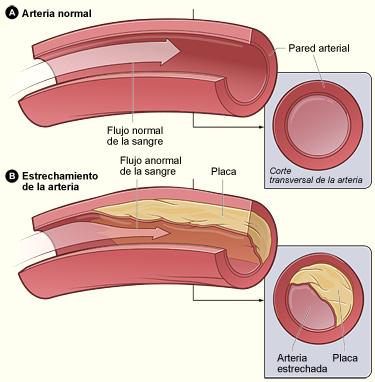
La figura A muestra una arteria normal con flujo normal de sangre. La figura B muestra una arteria con depósito de placa.
Con el tiempo, la placa endurece y estrecha las arterias coronarias, con lo cual se limita el flujo de sangre rica en oxígeno que llega al músculo cardíaco.
A la larga, una parte de la placa puede romperse. Al hacerlo, se puede formar un coágulo de sangre en la superficie de la placa. Si el coágulo crece lo suficiente, puede bloquear en su mayor parte o en su totalidad el flujo de sangre que pasa por la arteria coronaria.
Revisión general
Si el flujo de sangre rica en oxígeno que llega al músculo cardíaco está reducido o bloqueado, puede presentarse angina o un ataque cardíaco.
La angina es un dolor o molestia en el pecho. Se puede sentir como presión o como si algo apretara el pecho. El dolor también puede presentarse en los hombros, los brazos, el cuello, la mandíbula o la espalda. También se puede sentir como indigestión.
El ataque cardíaco se produce si el flujo de sangre rica en oxígeno que llega a una parte del músculo cardíaco se bloquea de repente. Si el flujo de sangre no se restablece rápidamente, esa parte del músculo cardíaco comienza a morir. Si el ataque cardíaco no recibe tratamiento rápido, puede causar problemas graves de salud e incluso la muerte.
Con el tiempo, la enfermedad coronaria puede debilitar el músculo cardíaco y conducir a insuficiencia cardíaca y a arritmias. La insuficiencia cardíaca es una enfermedad en la que el corazón no puede bombear suficiente sangre para atender las necesidades del organismo. Las arritmias son problemas de la velocidad o el ritmo de los latidos del corazón.
Perspectivas
La enfermedad coronaria es el tipo más frecuente de las enfermedades del corazón. Es la principal causa de muerte de hombres y mujeres en los Estados Unidos. Con cambios en el estilo de vida, medicinas y procedimientos médicos se puede prevenir o tratar la enfermedad coronaria y puede reducirse el riesgo de que se presenten problemas de salud que tengan relación con ella.
Otros nombres de la enfermedad coronaria
- Aterosclerosis
- Enfermedad de las arterias coronarias
- Endurecimiento de las arterias
- Cardiopatía coronaria
- Enfermedad isquémica del corazón
- Estrechamiento de las arterias
¿Cuáles son las causas de la enfermedad coronaria?
Algunas investigaciones indican que la enfermedad coronaria comienza cuando ciertos factores lesionan las capas internas de las arterias coronarias. Entre estos factores están:
- El hábito de fumar
- Las concentraciones altas de ciertas grasas y de colesterol en la sangre
- La presión arterial alta
- Las concentraciones altas de azúcar en la sangre debido a resistencia a la insulina o a diabetes
Cuando hay lesiones, el organismo pone en marcha un proceso curativo. Este proceso curativo puede hacer que la placa se deposite en el lugar en que las arterias se lesionaron.
El depósito de placa en las arterias coronarias puede comenzar en la niñez. Con el tiempo, la placa puede estrechar o bloquear completamente algunas de las arterias coronarias. Esto reduce el flujo de sangre rica en oxígeno que llega al músculo cardíaco.
A la larga, una parte de la placa se puede romper. Si eso sucede, unos fragmentos de células llamados plaquetas se adhieren al lugar de la lesión y se agrupan para formar coágulos de sangre. Los coágulos de sangre estrechan las arterias aún más y empeoran la angina o causan un ataque cardíaco.
¿Quiénes corren el riesgo de sufrir la enfermedad coronaria?
La enfermedad coronaria es la principal causa de muerte de hombres y mujeres en los Estados Unidos. Cada año muere más de medio millón de estadounidenses debido a esta enfermedad.
Ciertas características, enfermedades o hábitos —que se conocen como factores de riesgo— pueden elevar el riesgo de sufrir la enfermedad coronaria. Cuantos más factores de riesgo se tengan, más probabilidades hay de sufrirla.
Muchos de los factores de riesgo se pueden controlar, con lo cual se previene o retrasa la aparición de la enfermedad coronaria.
Principales factores de riesgo
- Las concentraciones poco saludables de colesterol en la sangre. Se incluyen las concentraciones altas de colesterol LDL (conocido también como "colesterol malo") y las concentraciones bajas de colesterol HDL (que también se llama "colesterol bueno").
- La presión arterial alta. La presión arterial se considera alta si permanece en 140/90 mmHg o más con el paso del tiempo. Si se sufre de diabetes o de enfermedad renal crónica, la presión arterial alta se define como una presión de 130/80 mmHg o más ("mmHg" significa milímetros de mercurio y son las unidades en que se mide la presión arterial).
- El hábito de fumar. El hábito de fumar puede lesionar y estrechar los vasos sanguíneos, conducir a concentraciones poco saludables de colesterol y subir la presión arterial. Además, puede limitar la cantidad de oxígeno que llega a los tejidos del cuerpo.
- La resistencia a la insulina. Esta situación se presenta si el organismo no puede usar su propia insulina adecuadamente. La insulina es una hormona que ayuda a transportar el azúcar de la sangre al interior de las células, en donde se usa como fuente de energía. La resistencia a la insulina puede causar diabetes.
- La diabetes. En esta enfermedad las concentraciones de glucosa en la sangre son demasiado altas porque el organismo no produce suficiente insulina o no usa la insulina adecuadamente.
- El sobrepeso y obesidad. Los términos "sobrepeso" y "obesidad" se refieren a un peso corporal superior al que se considera saludable para una estatura determinada.
- El síndrome metabólico. Así se llama un grupo de factores de riesgo que elevan el riesgo de sufrir la enfermedad coronaria y otros problemas de salud, como la diabetes y los accidentes cerebrovasculares (derrames o ataques cerebrales).
- La falta de actividad física. La falta de actividad física puede empeorar otros factores de riesgo de la enfermedad coronaria, como las concentraciones poco saludables de colesterol en la sangre, la presión arterial alta, la diabetes y el sobrepeso o la obesidad.
- La alimentación poco saludable. Una alimentación poco saludable puede elevar el riesgo de la enfermedad coronaria. Las comidas ricas en grasas saturadas, grasas trans, colesterol, sodio (sal) y azúcar pueden empeorar otros factores de riesgo de la enfermedad.
- La edad avanzada. Al envejecer aumenta el riesgo de sufrir enfermedad coronaria. A medida que una persona envejece hay factores genéticos o de estilo de vida que pueden ocasionar depósitos de placa en las arterias. Para cuando la persona esté en la edad madura o tenga edad avanzada, se habrá acumulado suficiente placa como para causar signos o síntomas.
- En los hombres, el riesgo de sufrir enfermedad coronaria aumenta después de los 45 años.
- En las mujeres, el riesgo de sufrir enfermedad coronaria aumenta después de los 55 años.
- Los antecedentes familiares de enfermedad coronaria de aparición temprana. Su riesgo aumenta si a su padre o a un hermano le diagnosticaron enfermedad coronaria antes de los 55 años, o si a su madre o a una hermana se la diagnosticaron antes de los 65 años.
Aunque la edad y los antecedentes familiares de enfermedad coronaria precoz son factores de riesgo, eso no quiere decir que usted vaya a tener enfermedad coronaria si tiene uno o ambos factores de riesgo. El control de otros factores de riesgo pueden a menudo disminuir la influencia genética y prevenir la enfermedad coronaria, incluso en personas de edad avanzada.
Nuevos factores de riesgo
Los científicos siguen estudiando otros posibles factores de riesgo de la enfermedad coronaria.
Las concentraciones altas de una proteína llamada proteína C reactiva (PCR) en la sangre pueden elevar el riesgo de sufrir la enfermedad coronaria y de tener un ataque cardíaco. Las concentraciones altas de proteína C reactiva indican que hay inflamación en el cuerpo.
La inflamación es la respuesta del organismo frente a una lesión o infección. La lesión de las paredes internas de las arterias puede desencadenar el proceso de inflamación y contribuir al crecimiento de la placa.
Se están realizando investigaciones para averiguar si al reducir la inflamación y disminuir las concentraciones de proteína C reactiva se puede también disminuir el riesgo de presentar enfermedad coronaria y de sufrir un ataque cardíaco.
Las concentraciones altas en la sangre de unas grasas llamadas triglicéridos también pueden elevar el riesgo de la enfermedad coronaria, especialmente en las mujeres.
Otros riesgos relacionados con la enfermedad coronaria
Otras afecciones y factores también pueden contribuir a la enfermedad coronaria. Entre ellos están:
- Apnea del sueño. La apnea del sueño es una enfermedad común en la que la persona hace una o más pausas en la respiración o respira de manera superficial durante el sueño. Sin tratamiento, la apnea del sueño puede elevar el riesgo de sufrir presión arterial alta, diabetes e incluso un ataque cardíaco o un accidente cerebrovascular.
- Estrés. Se ha demostrado en investigaciones que de los factores que pueden provocar un ataque cardíaco el que más se menciona es un acontecimiento que cause alteración emocional, especialmente si se trata de uno que implique ira.
- Alcohol. Beber en exceso puede lesionar el músculo cardíaco y empeorar otros factores de riesgo de la enfermedad coronaria. Los hombres no deben tomar más de dos bebidas alcohólicas al día. Las mujeres no deben tomar más de una bebida alcohólica al día.
- Preeclampsia. Este problema de salud puede presentarse durante el embarazo. Los dos signos principales de la preeclampsia son la elevación de la presión arterial y el exceso de proteínas en la orina. La preeclampsia se asocia con un mayor riesgo de sufrir enfermedades del corazón, entre ellas enfermedad coronaria, ataque cardíaco, insuficiencia cardíaca y presión arterial alta en el transcurso de la vida.
Si desea información más detallada, consulte el artículo "Coronary Heart Disease Risk Factors" (en inglés solamente) en los Temas de salud.
¿Cuáles son los signos y síntomas de la enfermedad coronaria?
Un síntoma frecuente de la enfermedad coronaria es la angina. La angina es un dolor o molestia en el pecho que se presenta cuando una parte del músculo cardíaco no recibe suficiente sangre rica en oxígeno.
La angina se puede sentir como presión o como algo que aprieta el pecho. También puede sentirse en los hombros, los brazos, el cuello, la mandíbula o la espalda. El dolor de la angina puede incluso sentirse como indigestión. Tiende a empeorar con la actividad y desaparece al descansar. El estrés emocional también puede desencadenar el dolor.
Otro síntoma frecuente de la enfermedad coronaria es la dificultad para respirar. Este síntoma se presenta si la enfermedad causa insuficiencia cardíaca. El corazón de una persona con insuficiencia cardíaca no puede bombear suficiente sangre para atender las necesidades del cuerpo. Entonces en los pulmones se acumula líquido que dificulta la respiración.
La intensidad de estos síntomas varía. Los síntomas pueden volverse más intensos a medida que la placa sigue estrechando las arterias coronarias.
Signos y síntomas de problemas del corazón relacionados con la enfermedad coronaria
Algunas personas que tienen enfermedad coronaria no presentan signos ni síntomas. Esto se conoce como enfermedad coronaria asintomática. Es posible que no se diagnostique hasta que la persona muestre signos y síntomas de ataque cardíaco, insuficiencia cardíaca o arritmia (latidos irregulares).
Ataque cardíaco
El ataque cardíaco se produce si se obstruye de repente el flujo de sangre rica en oxígeno que llega a una sección del músculo cardíaco. Esto puede suceder si una zona de placa de una arteria coronaria se rompe.
Unos fragmentos de células de la sangre llamados plaquetas se adhieren al lugar de la lesión y pueden agruparse para formar coágulos de sangre. Si un coágulo crece lo suficiente, puede bloquear en su mayor parte o en su totalidad el flujo de sangre que pasa por la arteria.
Si el bloqueo no se elimina rápidamente, la parte del músculo cardíaco alimentada por la arteria comienza a morir. El tejido cardíaco sano es remplazado por una cicatriz. Es posible que la lesión del corazón no sea obvia o que cause problemas graves o de larga duración.
Corazón con daño del músculo y con una arteria bloqueada

La figura A es un esquema de un corazón y de una arteria coronaria que están lesionados (músculo cardíaco muerto) a causa de un ataque cardíaco. La figura B es un corte transversal de la arteria coronaria con depósito de placa y un coágulo de sangre.
El síntoma más frecuente del ataque cardíaco consiste en dolor o molestias en el pecho. La mayoría de los ataques cardíacos se presentan con molestias en el centro o el lado izquierdo del pecho, que a menudo duran más de unos pocos minutos o desaparecen y vuelven a aparecer.
Las molestias pueden sentirse como presión incómoda, opresión, sensación de plenitud o dolor. Pueden ser leves o intensas. A veces el dolor de un ataque cardíaco puede parecerse a la indigestión o a la acidez estomacal.
Los síntomas de la angina pueden parecerse a los de un ataque cardíaco. Por lo general, el dolor de la angina dura solo unos minutos y desaparece al descansar.
El dolor o las molestias en el pecho que no desaparecen o que tienen características distintas de las habituales (por ejemplo, que ocurren con más frecuencia o se presentan durante el descanso) pueden ser signos de un ataque cardíaco. Si usted no sabe si el dolor en el pecho se debe a la angina o a un ataque cardíaco, llame al 9-1-1.
Todo dolor en el pecho debe consultarse con un médico.
Otros signos y síntomas comunes del ataque cardíaco son:
- Molestias en la parte superior del cuerpo (en un brazo o en ambos, en la espalda, el cuello, la mandíbula o la parte superior del estómago).
- Dificultad para respirar, que puede suceder al tiempo con las molestias del pecho o antes de éstas.
- Náuseas (ganas de vomitar), vómito, mareo, desmayo o sudor frío.
- Problemas para dormir, agotamiento (cansancio) o falta de energía.
Si desea más información, consulte el artículo titulado "Ataque cardíaco" de los Temas de salud.
Insuficiencia cardíaca
La insuficiencia cardíaca es una enfermedad en la que el corazón no puede bombear suficiente sangre para atender las necesidades del cuerpo. No significa que el corazón se haya detenido o vaya a dejar de funcionar.
Los signos y síntomas más comunes de la insuficiencia cardíaca son la dificultad para respirar, el agotamiento y la hinchazón de los tobillos, los pies, las piernas, el estómago y las venas del cuello.
Todos estos síntomas son el resultado de la acumulación de líquidos en el cuerpo. Cuando los síntomas comienzan usted puede sentirse cansado y con dificultad para respirar después de realizar esfuerzos físicos corrientes, como subir escaleras.
Si desea más información, consulte el artículo titulado "Heart Failure" (en inglés solamente) de los Temas de salud.
Arritmia
Las arritmias son problemas de la velocidad o el ritmo de los latidos del corazón. Cuando una persona tiene una arritmia puede notar que el corazón se salta latidos o late demasiado rápido.
Algunas personas describen las arritmias como una sensación de aleteo en el pecho. Estas sensaciones se llaman palpitaciones.
Algunas arritmias pueden hacer que el corazón deje de latir de repente. Esto se conoce como paro cardíaco súbito. Por lo general, el paro cardíaco súbito causa la muerte si no hace tratamiento en cuestión de minutos.
Si desea más información, consulte el artículo "Arritmias" de los Temas de salud.
¿Cómo se diagnostica la enfermedad coronaria?
El médico diagnostica la enfermedad coronaria con base en los antecedentes médicos y familiares del paciente, sus factores de riesgo, el examen médico y los resultados de la exploración física y de ciertas pruebas y procedimientos.
Ninguna prueba por sí sola puede diagnosticar la enfermedad coronaria. Si el médico cree que usted sufre esta enfermedad, probablemente le recomiende hacerse una o más de las siguientes pruebas.
Electrocardiograma (ECG)
El electrocardiograma es una prueba sencilla e indolora que detecta y registra la actividad eléctrica del corazón. Muestra qué tan rápido está latiendo el corazón y con qué ritmo (uniforme o irregular). También muestra la potencia y sincronización de los impulsos eléctricos a medida que pasan por cada parte del corazón.
El electrocardiograma puede mostrar signos de los daños que ha sufrido el corazón por la enfermedad coronaria y mostrar indicios de ataques cardíacos anteriores o actuales.
Prueba de esfuerzo
Durante la prueba de esfuerzo usted hará ejercicio para que el corazón trabaje mucho y lata rápidamente mientras se realizan unas pruebas cardíacas. Si usted no puede hacer ejercicio se le darán medicinas para acelerar la frecuencia cardíaca.
Cuando el corazón late rápidamente y trabaja mucho, necesita más sangre y oxígeno. Las arterias que se han estrechado por la placa no pueden suministrar suficiente sangre rica en oxígeno para atender las necesidades del corazón.
La prueba de esfuerzo puede mostrar posibles signos y síntomas de la enfermedad coronaria, como:
- Alteraciones anormales de la frecuencia cardíaca o de la presión arterial
- Dificultad para respirar o dolor en el pecho
- Alteraciones anormales del ritmo cardíaco o de la actividad eléctrica del corazón
Si usted no puede hacer ejercicio durante todo el tiempo que se considera normal para las personas de su edad, quizá su corazón no esté recibiendo suficiente sangre rica en oxígeno. Sin embargo, otros factores también pueden impedirle hacer ejercicio por el tiempo suficiente (por ejemplo, las enfermedades de los pulmones, la anemia o el mal estado físico).
En algunas pruebas de esfuerzo se toman imágenes del corazón cuando usted está haciendo ejercicio y cuando está descansando. Estas pruebas de esfuerzo con imágenes pueden mostrar cómo circula la sangre en el corazón y cómo la bombea el corazón al latir.
Ecocardiografía
En la ecocardiografía se usan ondas sonoras para crear una imagen en movimiento del corazón. La prueba proporciona información sobre el tamaño y la forma del corazón y sobre cómo están funcionando las cámaras y las válvulas del corazón.
También puede identificar zonas de mala circulación en el corazón, zonas del músculo cardíaco que no se estén contrayendo normalmente y lesiones anteriores del músculo cardíaco causadas por mala circulación.
Radiografía de tórax
La radiografía de tórax es una imagen de los órganos y estructuras que se encuentran dentro del pecho, como el corazón, los pulmones y los vasos sanguíneos.
La radiografía de tórax puede revelar signos de insuficiencia cardíaca, de trastornos pulmonares y de otras causas de síntomas que no se deben a la enfermedad coronaria.
Pruebas de sangre
En las pruebas de sangre se determinan las concentraciones de ciertas grasas y del colesterol, el azúcar y las proteínas que hay en la sangre. Las concentraciones anormales pueden indicar que usted corre el riesgo de sufrir la enfermedad coronaria.
Tomografía computarizada por haz de electrones
La tomografía computarizada por haz de electrones (o tomografía ultrarrápida) es una prueba que busca pequeños depósitos de calcio (o calcificaciones) en las paredes de las arterias coronarias. Las calcificaciones son un signo temprano de la enfermedad coronaria.
Esta prueba puede mostrar si usted corre más riesgo de sufrir un ataque cardíaco y otros problemas del corazón antes de que se presenten otros signos y síntomas.
La tomografía computarizada por haz de electrones no se usa corrientemente para el diagnóstico de la enfermedad coronaria porque aún no se sabe qué tan exacta es. Los Temas de salud contienen un artículo titulado "Coronary Calcium Scan" sobre este tema (en inglés solamente).
Angiografía coronaria y cateterismo cardíaco
El médico puede recomendarle que se haga una angiografía coronaria si otras pruebas o factores muestran que es probable que usted sufra enfermedad coronaria. En esta prueba se usa un medio de contraste y unos rayos X especiales para mostrar el interior de las arterias coronarias.
Para que el medio de contraste llegue al interior de las arterias coronarias el médico usa un procedimiento llamado cateterismo cardíaco.
Un tubito largo, delgado y flexible llamado catéter se inserta en un vaso sanguíneo del brazo, la ingle (la parte superior del muslo, cerca de la entrepierna) o el cuello. El tubo se hace pasar hasta las arterias coronarias y luego se deja salir el medio de contraste a la sangre.
Mientras el medio de contraste fluye por las arterias coronarias se toman radiografías especiales. El medio de contraste le permite al médico estudiar la circulación de la sangre a través del corazón y de los vasos sanguíneos.
El cateterismo cardíaco se realiza casi siempre en un hospital. El paciente está despierto durante el procedimiento. Por lo general, el procedimiento es indoloro o duele poco, pero se puede sentir algo de dolor en el vaso sanguíneo en el que el médico inserta el catéter.
¿Cómo se trata la enfermedad coronaria?
El tratamiento de la enfermedad coronaria puede consistir en cambios del estilo de vida, medicinas y procedimientos médicos. Los objetivos del tratamiento son:
- Aliviar los síntomas
- Disminuir los factores de riesgo para retardar o detener el depósito de placa, o para dar marcha atrás a su formación
- Disminuir el riesgo de que se formen coágulos de sangre, ya que pueden causar un ataque cardíaco
- Ensanchar las arterias obstruidas o crear derivaciones para evitarlas
- Prevenir las complicaciones de la enfermedad coronaria
Cambios en el estilo de vida
Los cambios en el estilo de vida a menudo sirven para prevenir o tratar la enfermedad coronaria. En algunas personas pueden ser el único tratamiento que se necesita.
Consuma una alimentación saludable
Una alimentación saludable forma parte importante de un estilo de vida saludable. Consumir una alimentación saludable puede prevenir la presión arterial alta o reducirla así como prevenir el colesterol alto o reducirlo.También puede ayudarle a mantenerse en un peso saludable.
Si desea información sobre una alimentación saludable, visite el sitio Web Aim for a Healthy Weight (en inglés solamente) del Instituto Nacional del Corazón, los Pulmones y la Sangre (NHLBI, por su sigla en inglés). Allí encontrará consejos prácticos sobre alimentación saludable, actividad física y control del peso.
Cambios terapéuticos del estilo de vida (Programa TLC). Es posible que su médico le recomiende el programa TLC (Therapeutic Lifestyle Changes) de cambios terapéuticos del estilo de vida si su colesterol es alto. Estos cambios consisten en un programa de tres partes: una alimentación saludable, actividad física y control del peso.
Según la dieta del programa, menos del 7 por ciento de sus calorías diarias deben venir de grasas saturadas. Este tipo de grasas se encuentra principalmente en algunas carnes, productos lácteos, chocolate, productos de panadería y alimentos fritos y procesados.
Solo entre el 25 y el 35 por ciento de las calorías diarias deben venir de todo tipo de grasas (saturadas, trans, monoinsaturadas y poliinsaturadas).
Además, usted debe consumir menos de 200 mg de colesterol al día. La cantidad de colesterol y de las diferentes clases de grasas que contienen los alimentos preparados se encuentra en la etiqueta de información nutricional.
Los alimentos ricos en fibra soluble también forman parte de una alimentación saludable. Estos alimentos impiden la absorción de colesterol en el aparato digestivo. Entre ellos están:
- Cereales integrales, como avena y salvado de avena
- Frutas, como manzanas, plátanos (bananos), naranjas, peras y ciruelas pasas
- Legumbres, como frijoles (habichuelas), lentejas, garbanzos, judías (frijoles de cabecita negra) y habas
Una alimentación rica en frutas y verduras puede aumentar el consumo de unos compuestos importantes para bajar el colesterol. Estos compuestos, que se llaman estanoles vegetales o esteroles, funcionan como la fibra soluble.
Una alimentación saludable también contiene algunos tipos de pescado, como el salmón, el atún (fresco o enlatado) y la caballa (mackerel). Estos pescados son una fuente excelente de ácidos grasos omega 3, que pueden proteger al corazón de la inflamación y la formación de coágulos de sangre, y disminuir el riesgo de que se presente un ataque cardíaco. Trate de consumir pescado por lo menos dos veces por semana.
Usted también debe tratar de limitar la cantidad de sodio (sal) que consume. Esto significa elegir alimentos y condimentos con bajo contenido de sal o que no la contengan, tanto en la mesa como durante la preparación de las comidas. La etiqueta de información nutricional del empaque de cada alimento muestra la cantidad de sodio que el alimento contiene.
Trate de limitar el consumo de bebidas alcohólicas. El exceso de alcohol eleva la presión arterial y la concentración de triglicéridos. (Los triglicéridos son un tipo de grasa que se encuentra en la sangre.) El alcohol también añade más calorías, lo cual lleva a un aumento de peso.
Los hombres no deben tomar más de dos tragos de bebidas alcohólicas al día. Las mujeres no deben tomar más de un trago de bebidas alcohólicas al día. Un trago es una copa de vino, un vaso de cerveza o una copita de licor.
Si desea más información, consulte el folleto "Your Guide to Lowering Your Cholesterol With TLC" del NHLBI (en inglés solamente).
Plan de alimentación DASH (Dietary Approaches to Stop Hypertension). Es posible que el médico le recomiende el plan de alimentación DASH si usted tiene la presión arterial alta. El plan de alimentación DASH se centra en frutas, verduras, cereales integrales y otros alimentos buenos para el corazón y con bajo contenido de grasa, colesterol y sodio.
Este plan de alimentación también se centra en productos lácteos y leche sin grasa o con bajo contenido de grasa, pescado, pollo y nueces. El plan de alimentación DASH aconseja comer menos carnes rojas (incluidas las carnes rojas magras), menos dulces y alimentos a los que se les ha añadido azúcar, y menos bebidas azucaradas. El plan es rico en nutrientes, proteínas y fibra.
Es un plan de alimentación saludable incluso para las personas que no tienen presión arterial alta. Si desea más información, consulte el folleto "Your Guide to Lowering Your Blood Pressure With DASH" del NHLBI (en inglés solamente).
Realice actividad física
La actividad física que se practica con regularidad puede disminuir muchos factores de riesgo de la enfermedad coronaria, entre ellos el colesterol LDL (colesterol "malo"), la presión arterial alta y el exceso de peso.
La actividad física también puede disminuir el riesgo de sufrir diabetes y puede elevar las concentraciones de colesterol HDL (el colesterol "bueno" que previene la enfermedad coronaria).
Hable con su médico antes de iniciar un nuevo programa de ejercicio. Pregúntele qué tipo de actividades físicas puede realizar sin peligro.
La salud de una persona se beneficia con dedicar tan solo 60 minutos semanales a una actividad aeróbica moderada. Cuando más activo sea usted, más se beneficiará.
Si desea más información sobre la actividad física, consulte las pautas sobre el tema publicadas por el Departamento de Salud y Servicios Sociales de los Estados Unidos en "2008 Physical Activity Guidelines for Americans" (en inglés solamente), el artículo "La actividad física y el corazón", de los Temas de salud y el folleto "Your Guide to Physical Activity and Your Heart" del NHLBI (en inglés solamente).
Manténgase en un peso saludable
Al mantenerse en un peso saludable se puede disminuir el riesgo de sufrir la enfermedad coronaria. Una buena meta es tratar de lograr un índice de masa corporal (IMC) de menos de 25.
El IMC mide el peso en relación con la estatura y proporciona un cálculo de la grasa corporal total. Usted puede averiguar su IMC con el calculador en línea del NHLBI o pedirle a su médico que le ayude a calcularlo.
Un IMC de entre 25 y 29.9 se considera sobrepeso. Un IMC de 30 o más se considera obesidad. Para prevenir y tratar la enfermedad coronaria hay que fijarse la meta de tener un IMC menor de 25. El médico o el profesional de salud que lo atiende puede ayudarle a fijarse una meta adecuada de IMC.
Si desea más información sobre cómo bajar de peso y mantenerse en un peso saludable, consulte el artículo "Sobrepeso y obesidad" de los Temas de salud.
Deje de fumar
Si usted fuma, deje de hacerlo. El hábito de fumar puede elevar su riesgo de sufrir la enfermedad coronaria y de tener un ataque cardíaco. Pregúntele a su médico qué programas y productos pueden ayudarle a dejar el hábito. Además, trate de evitar exponerse al humo producido por personas que fuman.
Si le cuesta trabajo dejar de fumar sin ayuda, piense en la posibilidad de formar parte de un grupo de apoyo. Muchos hospitales, empresas y grupos comunitarios ofrecen clases para ayudar a dejar de fumar.
Si desea más información sobre cómo dejar de fumar, consulte el artículo "Smoking and Your Heart", de los Temas de salud y el folleto "Your Guide to a Healthy Heart" del NHLBI.
Controle el estrés
En investigaciones se ha visto que, entre los factores que pueden causar un ataque cardíaco, el que se menciona con más frecuencia es aquel acontecimiento que causa alteración emocional, especialmente si se trata de uno que implique ira. Además, algunas de las maneras en que la gente lidia con el estrés, como la bebida, el hábito de fumar o el exceso de comida, tampoco son saludables.
Aprender a controlar el estrés, relajarse y lidiar con los problemas puede mejorar la salud física y emocional. Tener personas que lo apoyen y con quienes pueda hablar de sus sentimientos o preocupaciones puede ayudarle a aliviar el estrés.
La actividad física, ciertas medicinas y la terapia de relajación también ayudan a aliviar el estrés. Tal vez le convenga participar en un programa de control del estrés.
Medicinas
Es posible que usted necesite medicinas para tratar la enfermedad coronaria si los cambios en el estilo de vida no son suficientes. Las medicinas pueden:
- Disminuir el trabajo que tiene que hacer el corazón y aliviar los síntomas de la enfermedad
- Disminuir sus probabilidades de sufrir un ataque cardíaco o de morir de repente
- Bajar el colesterol y la presión arterial
- Prevenir la formación de coágulos
- Prevenir o retrasar la necesidad de realizar un procedimiento o una cirugía, como una angioplastia o una derivación coronaria (bypass)
Entre las medicinas que se usan para el tratamiento de la enfermedad coronaria están: los anticoagulantes; la aspirina y otras medicinas para evitar la formación de coágulos; los inhibidores de la ECA; los betabloqueantes; los bloqueantes de los canales del calcio; la nitroglicerina, la glucoproteína IIb/IIIa; las estatinas; y el aceite de pescado y otros suplementos ricos en ácidos grasos omega 3.
Procedimientos médicos y cirugía
Usted puede necesitar un procedimiento médico o una cirugía para tratar la enfermedad coronaria. Tanto la angioplastia como la derivación coronaria o bypass se usan para el tratamiento de las arterias bloqueadas. El médico y usted pueden decidir qué tratamiento es adecuado en su caso.
Angioplastia
La angioplastia es un procedimiento no quirúrgico que destapa las arterias bloqueadas o que se han estrechado. También se conoce como intervención coronaria percutánea o ICP.
Durante la angioplastia se introduce por un vaso sanguíneo un tubito delgado y flexible que tiene un globo o algún otro dispositivo en la punta y se lleva hasta la arteria coronaria que está estrechada o bloqueada.
Una vez allí, el globo se infla para empujar la placa contra la pared de la arteria. Así se restablece el flujo de sangre por la arteria.
Durante el procedimiento el médico puede poner dentro de la arteria un tubo pequeño de malla llamado endoprótesis vascular o stent. El stent previene bloqueos de la arteria en los meses o años siguientes a la angioplastia.
Si desea obtener más información, consulte el artículo "Angioplastia" de los Temas de salud.
Derivación coronaria o bypass
La derivación coronaria o bypass es un tipo de cirugía. En ella se usan arterias o venas de otras partes del cuerpo para crear un desvío (bypass) y evitar las arterias coronarias que se han estrechado. La derivación coronaria puede mejorar el flujo de sangre que llega al corazón, aliviar el dolor en el pecho y posiblemente prevenir un ataque cardíaco.
Si desea obtener más información, consulte el artículo "Coronary Artery Bypass Grafting" (en inglés solamente) de los Temas de salud.
Rehabilitación cardíaca
Es posible que el médico le recete rehabilitación cardíaca para la angina o después de que usted tenga una derivación coronaria, una angioplastia o un ataque cardíaco. Casi todas las personas que tienen enfermedad coronaria se benefician de la rehabilitación cardíaca.
La rehabilitación cardíaca es un programa supervisado por médicos que puede servir para mejorar la salud y el bienestar de personas que tienen problemas del corazón.
El equipo de rehabilitación cardíaca puede estar integrado por médicos, enfermeras, especialistas en ejercicio, fisioterapeutas y terapeutas ocupacionales, dietistas o nutricionistas, y psicólogos u otros especialistas en salud mental.
La rehabilitación consta de dos partes:
- Entrenamiento para el ejercicio. Usted aprende cómo hacer ejercicio sin peligro, fortalecer sus músculos y mejorar su resistencia física. Su plan de ejercicio se basará en su capacidad individual, sus necesidades e intereses.
- Educación, asesoría y capacitación. Esta parte de la rehabilitación le ayuda a entender su enfermedad y a buscar formas de disminuir el riesgo de tener problemas del corazón en el futuro. El equipo de rehabilitación cardíaca le ayudará a aprender a sobrellevar el estrés de adaptarse a un nuevo estilo de vida y a manejar sus temores sobre el futuro.
Si desea información sobre la rehabilitación cardíaca, consulte el artículo Cardiac Rehabilitation (en inglés solamente).
¿Cómo se puede prevenir o retrasar la enfermedad coronaria?
Actuar para controlar los factores de riesgo puede prevenir o retrasar la enfermedad coronaria. Su riesgo de presentarla aumentará en una manera directamente proporcional al número de factores de riesgo que usted tenga.
Una medida que puede tomar es adoptar un estilo de vida saludable. Una alimentación saludable forma parte importante de un estilo de vida saludable.
Una alimentación saludable contiene variedad de frutas, verduras y cereales integrales. También contiene carnes magras, pollo, pescado, frijoles, leche descremada o semidescremada y productos lácteos descremados o semidescremados. Una alimentación saludable contiene cantidades bajas de grasas saturadas, grasas trans, colesterol, sodio y azúcar añadida.
Los programas TLC (Therapeutic Lifestyle Changes) y DASH (Dietary Approaches to Stop Hypertension) del Instituto Nacional del Corazón, los Pulmones y la Sangre fomentan una alimentación saludable.
Si tiene sobrepeso o es obeso, colabore con su médico en el diseño de un plan razonable que le permita bajar de peso. El control del peso le ayudará a controlar los factores de riesgo de la enfermedad coronaria.
Realice tanta actividad física como le sea posible. La actividad física puede mejorar su forma física y su salud. Pregúntele a su médico que tipos de actividad física puede realizar sin peligro.
Si desea más información acerca de la actividad física, consulte el artículo "La actividad física y el corazón", de los Temas de salud, y el folleto "Your Guide to Physical Activity and Your Heart" del NHLBI.
Si fuma, deje de hacerlo. El hábito de fumar puede lesionar y estrechar los vasos sanguíneos, y elevar su riesgo de sufrir la enfermedad coronaria. Pregúntele a su médico acerca de programas y productos que puedan ayudarle a dejar el hábito. Además, evite el humo de otros fumadores.
Si desea más información sobre cómo dejar de fumar, consulte el artículo Smoking and Your Heart (en inglés solamente) de los Temas de salud y el folleto "Your Guide to a Healthy Heart" del NHLBI.
Entérese de sus antecedentes familiares de problemas de salud que tengan relación con la enfermedad coronaria. Si usted o una persona de su familia tiene esta enfermedad, cuéntele a su médico.
Si los cambios en el estilo de vida no son suficientes, es posible que también necesite medicinas para controlar los factores de riesgo. Tómese todas las medicinas como le haya indicado el médico.
Si desea más información sobre los cambios en el estilo de vida y las medicinas, consulte "¿Cómo se trata la enfemedad coronaria?".
Vivir con la enfermedad coronaria
La enfermedad coronaria puede causar complicaciones graves. Sin embargo, si usted sigue los consejos de su médico y adopta hábitos saludables, puede prevenir o disminuir el riesgo de:
- Morir de repente por problemas del corazón
- Tener un ataque cardíaco y sufrir una lesión permanente del músculo cardíaco
- Sufrir una lesión del corazón por disminución del suministro de oxígeno
- Tener arritmias (latidos irregulares)
Atención médica continua
Los cambios en el estilo de vida y las medicinas pueden controlar la enfermedad coronaria. Entre los cambios en el estilo de vida se cuentan consumir una alimentación saludable, realizar actividad física, mantenerse en un peso saludable, dejar de fumar y controlar el estrés.
Si desea más información sobre los cambios en el estilo de vida y las medicinas, consulte "¿Cómo se trata la enfemedad coronaria?".
Colabore con el médico para controlarse la presión arterial y las concentraciones de colesterol y azúcar en la sangre.
Una prueba de sangre llamada determinación de lipoproteínas se usa para medirle las concentraciones de colesterol y triglicéridos. La prueba de glucosa en ayunas determina su concentración de azúcar en la sangre y muestra si tiene diabetes o corre el riesgo de tenerla.
Estas pruebas muestran si sus factores de riesgo están controlados o si el médico debe hacer modificaciones del tratamiento para obtener mejores resultados.
Pregúntele a su médico con qué frecuencia debe ir a consulta o a hacerse pruebas de sangre. Entre una consulta y otra, llame al médico si presenta síntomas nuevos o si sus síntomas empeoran.
Signos de alerta del ataque cardíaco
La enfermedad coronaria eleva el riesgo de sufrir un ataque cardíaco. Entérese de los signos y síntomas del ataque cardíaco y llame al 9-1-1 si tiene alguno de ellos:
- Molestias o dolor en el pecho. Pueden consistir en presión que causa incomodidad, sensación de que algo aprieta el pecho, sensación de plenitud o dolor en el centro o la parte izquierda del pecho que puede ser leve o intensa. Estas molestias o dolor a menudo duran más de unos minutos o desaparecen y vuelven a aparecer.
- Molestias en la parte superior del cuerpo (en un brazo o en ambos, en la espalda, el cuello, la mandíbula o la parte superior del estómago).
- Dificultad para respirar, que puede presentarse con las molestias del pecho o antes.
- Náuseas (ganas de vomitar), vómito, mareo o desmayo, y sudor frío.
Los síntomas pueden también abarcar problemas para dormir, agotamiento (cansancio) y falta de energía.
Los síntomas de la angina se parecen a los del ataque cardíaco. Por lo general, el dolor de la angina dura solo unos minutos y desaparece al descansar.
El dolor o las molestias en el pecho que no desaparecen o que no tienen las características habituales (por ejemplo, que se presentan con más frecuencia o durante el descanso) pueden ser signos de un ataque cardíaco. Si usted no sabe si el dolor que siente en el pecho es angina o un ataque cardíaco, llame al 9-1-1.
Cuénteles a las personas a las que ve con frecuencia que usted corre el riesgo de sufrir un ataque cardíaco. Ellas pueden buscar ayuda médica de urgencia si usted se desmaya de repente o sufre un síncope, o si presenta otros síntomas graves.
Aspectos emocionales y apoyo
Tener enfermedad coronaria puede causar temor, ansiedad, depresión y estrés. Es posible que se preocupe por los problemas del corazón o por los cambios que tiene que hacer en su estilo de vida en beneficio de su salud.
Hable con el equipo de profesionales de salud que lo atiende acerca de cómo se siente. También puede ser útil consultar a un consejero profesional. Si está muy deprimido, el médico puede recomendarle medicinas u otros tratamientos que pueden mejorar su calidad de vida.
Integrarse a un grupo de apoyo puede ayudarle a adaptarse a vivir con la enfermedad coronaria. Usted podrá ver cómo manejan los síntomas otras personas que los tienen. Pregúntele a su médico acerca de grupos locales de apoyo o averigüe en un centro médico de la zona.
El apoyo de la familia y los amigos también puede ayudarle a aliviar el estrés y la ansiedad. Dígales a sus seres queridos cómo se siente y cómo pueden ayudarlo.
Estudios clínicos
El Instituto Nacional del Corazón, los Pulmones y la Sangre (NHLBI) se ha comprometido firmemente a apoyar las investigaciones encaminadas a prevenir y tratar las enfermedades y problemas del corazón, los pulmones y la sangre, así como los trastornos del sueño.
Las investigaciones respaldadas por el NHLBI han conducido a muchos avances en los conocimientos médicos y la atención de los pacientes. Por ejemplo, estas investigaciones han ayudado a los médicos a aprender más sobre la enfermedad coronaria, sus factores de riesgo y las formas de prevenirla y tratarla.
El NHLBI sigue apoyando las investigaciones que tienen como meta aprender más acerca de la enfermedad coronaria. Por ejemplo, las investigaciones que cuentan con el respaldo del NHLBI abarcan estudios que exploran lo siguiente:
- Comparar la derivación coronaria (bypass) con la angioplastia y la implantación de endoprótesis vasculares en personas con diabetes y con bloqueos en más de una arteria coronaria.
- Explorar si el ejercicio sirve para el tratamiento de la depresión en personas con enfermedad coronaria.
- Examinar cómo los factores de riesgo de la enfermedad coronaria afectan el proceso de envejecer saludablemente.
Muchas de estas investigaciones dependen de que haya voluntarios que estén dispuestos a participar en estudios clínicos. Los estudios clínicos ensayan nuevas formas de prevenir, diagnosticar o tratar diversas enfermedades o problemas de salud.
Por ejemplo, los tratamientos nuevos para una enfermedad o problema de salud (medicinas, dispositivos médicos, cirugías o intervenciones) se ensayan en voluntarios que tienen la enfermedad. Los ensayos muestran si un tratamiento es inofensivo y eficaz en seres humanos antes de que se ponga a disposición del público en general.
Al participar en un estudio clínico usted logra tener acceso a nuevos tratamientos antes de que estén al alcance de todo el mundo. Además cuenta con el apoyo de un equipo de profesionales médicos que probablemente controlará su salud atentamente. Incluso si usted no se beneficia directamente de los resultados de un estudio clínico, la información que se reúna en el estudio puede ayudar a otras personas y sumarse a los conocimientos científicos.
Si usted se ofrece como voluntario para participar en un estudio clínico, le explicarán en detalle la investigación. Le hablarán de los tratamientos y pruebas que le pueden hacer y de los beneficios y riesgos que éstos pueden implicar. Se le dará también la oportunidad de hacer preguntas sobre la investigación. Este proceso se conoce como consentimiento informado.
Si usted acepta participar en el estudio, se le pedirá que firme un formulario de consentimiento informado. Este formulario no es un contrato. Usted tiene derecho a retirarse de un estudio en cualquier momento y por cualquier motivo. Además, tiene derecho a enterarse de los nuevos riesgos que surjan durante el estudio o de los descubrimientos que se hagan durante éste.
Si desea más información sobre estudios clínicos relacionados con la enfermedad coronaria, hable con su médico. También puede visitar los siguientes sitios web en inglés para enterarse un poco más acerca de las investigaciones clínicas y para buscar estudios clínicos:
- http://clinicalresearch.nih.gov
- www.clinicaltrials.gov
- www.nhlbi.nih.gov/studies/index.htm
- www.researchmatch.org
Si desea obtener más información sobre estudios clínicos para niños, visite la página web Children and Clinical Studies del NHLBI.
Enlaces a otras fuentes de información sobre la enfermedad coronaria
Recursos del NHLBI (en español)
- Actúe rápido frente a los síntomas de un ataque al corazón (video)
- Actúe rápido frente a los síntomas de un ataque al corazón (folleto)
- Actúe rápido frente a los síntomas de un ataque al corazón (hoja de información básica)
- Angina (Temas de salud)
- Ataque cardíaco (Temas de salud)
- Enfermedades del corazón en las mujeres (Temas de salud)
- La actividad física y el corazón (Temas de salud)
- Sobrepeso y obesidad (Temas de salud)
- The Heart Truth for Women/La verdad acerca del corazón de la mujer (en español)
Recursos del NHLBI (en inglés)
- Aim for a Healthy Weight
- "Aim for a Healthy Weight" Patient Booklet
- Atherosclerosis (Health Topics)
- Cardiovascular Information for the Public
- Coronary Heart Disease Risk Factors (Health Topics)
- DASH Eating Plan (Health Topics)
- Heart Attack (Health Topics)
- Keep the Beat™ Deliciously Healthy Eating
- Smoking and Your Heart (Health Topics)
- The 10-Year Heart Attack Risk Assessment Tool
- "The Healthy Heart Handbook for Women"
- "Your Guide to a Healthy Heart"
- "Your Guide to Living Well With Heart Disease"
- "Your Guide to Lowering Your Blood Pressure"
- "Your Guide to Lowering Your Blood Pressure With DASH"
- "Your Guide to Lowering Your Cholesterol With TLC"
- "Your Guide to Physical Activity and Your Heart"
Recursos que no pertenecen al NHLBI (en español)
- Aterosclerosis (MedlinePlus)
- Enfermedad coronaria (MedlinePlus)
- Angina de pecho (MedlinePlus)
- Ataque al corazón (MedlinePlus)
- Angina de pecho (Tutorial interactivo) (MedlinePlus)
- Ataque cardíaco (Tutorial interactivo) (MedlinePlus)
Estudios clínicos (solo en inglés)
- Clinical Trials (Health Topics)
- Current Research (ClinicalTrials.gov)
- NHLBI Clinical Trials
- NHLBI Pediatric Clinical Trials
- NIH and Clinical Research (National Institutes of Health)
- ResearchMatch (funded by the National Institutes of Health)
____________
™ Keep the Beat es una marca registrada del Departamento de Salud y Servicios Sociales de los Estados Unidos (DHHS, por sus siglas en inglés).
® The Heart Truth es una marca registrada del DHHS.













