Información general sobre el cáncer del seno (mama)
Puntos importantes de esta sección
- El cáncer del seno (mama) es una enfermedad en la que se forman células malignas (cancerosas) en los tejidos de la mama
- La edad y los antecedentes de salud pueden afectar el riesgo de padecer de cáncer de mama.
- En algunas ocasiones, el cáncer de mama obedece a mutaciones (alteraciones) genéticas heredadas.
- Los signos posibles de cáncer de mama incluyen una masa o un cambio en la mama.
- Para detectar (encontrar) y diagnosticar el cáncer de mama, se utilizan pruebas que examinan las mamas.
- Si hay presencia de cáncer se llevan a cabo pruebas que estudian las células cancerosas.
- Ciertos factores afectan el pronóstico (probabilidad de recuperación) y las opciones de tratamiento.
El cáncer del seno (mama) es una enfermedad en la que se forman células malignas (cancerosas) en los tejidos de la mama
La mama está compuesta por lóbulos y conductos. Cada mama tiene entre 15 y 20 secciones que se llaman lobulillos. Los lobulillos terminan en docenas de bulbos minúsculos que pueden elaborar leche. Los lóbulos, los lobulillos y los bulbos están conectados por tubos delgados que se llaman conductos.
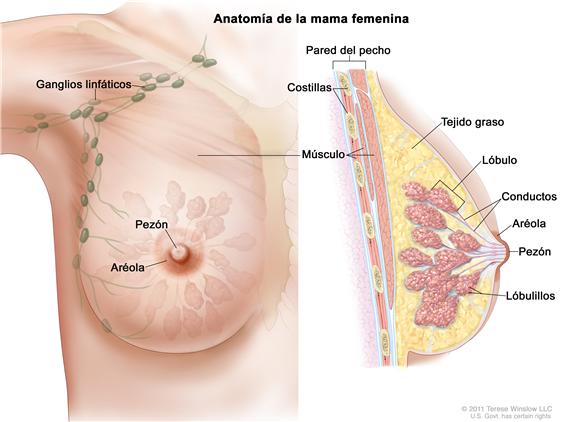
Cada mama tiene también vasos sanguíneos y vasos linfáticos. Los vasos linfáticos transportan un líquido casi incoloro que se llama linfa y conducen a órganos pequeños que se llaman ganglios linfáticos. Estos son estructuras pequeñas con forma de frijol que se encuentran en todo el cuerpo. Filtran sustancias de un líquido que se llama linfa y ayudan a combatir infecciones y enfermedades. Hay racimos de ganglios linfáticos cerca de la mama en las axilas (debajo de los brazos), por encima de la clavícula y en el pecho.
El tipo más común de cáncer de mama es el carcinoma ductal, que empieza en las células de los conductos. El cáncer que empieza en los lóbulos o los lobulillos se llama carcinoma lobular y se encuentra con mayor frecuencia en ambas mamas que otros tipos de cáncer de mama. El cáncer de mama inflamatorio es un tipo de cáncer poco común en el que la mama está caliente, enrojecida e hinchada.
Para mayor información sobre el cáncer de mama en la niñez, consultar el sumario del PDQ sobre Cánceres poco comunes de la niñez.
La edad y los antecedentes de salud pueden afectar el riesgo de padecer de cáncer de mama.
Cualquier cosa que aumenta la probabilidad de presentar una enfermedad se llama factor de riesgo. Tener un factor de riesgo no significa que se va a padecer de cáncer; no tener factores de riesgo no significa que no se va a padecer de cáncer. Se debe consultar con el médico si se piensa que se tiene riesgo. Entre los factores de riesgo para el cáncer de mama, se cuentan los siguientes:
- Edad avanzada.
- Menstruación a edad temprana.
- Edad avanzada en el momento del primer parto o nunca haber dado a luz.
- Antecedentes personales de cáncer de mama o de enfermedad benigna (no cancerosa) de mama.
- Madre o hermana con cáncer de mama.
- Tratamiento con radioterapia dirigida a la mama o el pecho.
- Tejido de la mama que se ve denso en un mamograma.
- Tomar hormonas, como estrógeno y progesterona.
- Consumir bebidas alcohólicas.
- Ser de raza blanca.
La Herramienta de Evaluación del Riesgo de Cáncer de Mama (Breast Cancer Risk Assessment Tool) del NCI utiliza los factores de riesgo de las mujeres para calcular las probabilidades de presentar un cáncer de mama durante los cinco años siguientes y hasta los 90 años de edad. La herramienta está disponible para los proveedores de atención de la salud. Para mayor información en inglés sobre el riesgo de cáncer de mama, llamar al 1-800-4-CANCER.
En algunas ocasiones, el cáncer de mama obedece a mutaciones (alteraciones) genéticas heredadas.
Los genes de las células llevan la información hereditaria que se recibe de los padres de una persona. El cáncer de mama hereditario representa alrededor de 5 a 10% de todos los casos de cáncer de mama. Algunos genes mutados relacionados con este tipo de cáncer son más comunes en ciertos grupos étnicos.
Las mujeres que tienen un gen mutado relacionado con el cáncer de mama y que se enfermaron de este, tienen un riesgo más alto de tenerlo en la otra mama. Estas mujeres también tienen un riesgo más alto de cáncer de ovario y pueden tener un riesgo mayor de otros cánceres. Los hombres que tienen un gen mutado relacionado con el cáncer de mama también tienen un riesgo mayor de esta enfermedad. Para mayor información, consultar el sumario del PDQ sobre Tratamiento del cáncer del seno (mama) masculino.
Hay pruebas que pueden detectar (encontrar) genes mutados. Estas pruebas genéticas se realizan algunas veces para miembros de familias con un riesgo alto de cáncer. Para mayor información en inglés, consultar los siguientes sumarios del PDQ:
- Exámenes de detección del cáncer de mama
- Prevención del cáncer de mama
- Genética del cáncer de mama y de ovario
Los signos posibles de cáncer de mama incluyen una masa o un cambio en la mama.
El cáncer de mama puede causar cualquiera de los siguientes signos y síntomas. Consultar con el médico si se presenta cualquiera de los siguientes problemas:
- Masa o engrosamiento en la mama o cerca de ella, o en el área debajo del brazo.
- Cambio en el tamaño o la forma de la mama.
- Hueco o arruga en la piel de la mama.
- Pezón que se vuelve hacia adentro de la mama.
- Líquido que sale del pezón, que no es leche materna; especialmente si es sanguinolento.
- Piel con escamas, roja o hinchada en la mama, el pezón o la aréola (área oscura de piel que rodea el pezón).
- Hoyuelos en la mama parecidos a la piel de la naranja (se llama piel de naranja).
Otras afecciones que no son cáncer de mama pueden causar los mismos síntomas.
Para detectar (encontrar) y diagnosticar el cáncer de mama, se utilizan pruebas que examinan las mamas.
Se debe consultar con un médico si se observan cambios en la mama. Se pueden usar las siguientes pruebas o procedimientos:
- Examen físico y antecedentes: examen del cuerpo para revisar los signos generales de salud, incluso verificar si hay signos de enfermedad, como masas o cualquier otra cosa que parezca anormal. También se anotan los antecedentes de los hábitos de salud del paciente y los antecedentes médicos de sus enfermedades y tratamientos anteriores.
- Mamograma: radiografía de la mama.
- Ecografía: procedimiento en el que se hacen rebotar ondas de sonido de alta energía (ultrasonidos) en los tejidos u órganos internos para producir ecos. Los ecos forman una imagen de los tejidos corporales llamada ecograma. La imagen se puede imprimir para observarla más tarde.
- IRM (imágenes por resonancia magnética): procedimiento para el que se usa un imán, ondas de radio y una computadora para crear imágenes detalladas de áreas internas del cuerpo. Este procedimiento también se llama imágenes por resonancia magnética nuclear (IRMN).
- Estudios químicos de la sangre: procedimiento por el que se examina una muestra de sangre para medir las cantidades de ciertas sustancias que los órganos y tejidos del cuerpo liberan en esta. Una cantidad anormal (mayor o menor que la normal) de una sustancia puede ser signo de enfermedad en el órgano o el tejido que la elabora.
- Biopsia: extracción de células o tejidos para que un patólogo pueda observarlas bajo un microscopio y verificar si hay signos de cáncer. Si se encuentra una masa en la mama, el médico puede necesitar extraer una pequeña cantidad de esta. Los cuatro tipos de biopsias son los siguientes:
- Biopsia por escisión: extracción completa de una masa de tejido.
- Biopsia por incisión: extracción de una parte de una masa o de una muestra de tejido.
- Biopsia central: extracción de tejido con una aguja ancha.
- Biopsia por aspiración con aguja fina (AAF): extracción de tejido o líquido mediante una aguja fina.
Si hay presencia de cáncer se llevan a cabo pruebas que estudian las células cancerosas.
Las decisiones sobre cuál es el mejor tratamiento se toman de acuerdo con el resultado de estas pruebas. Las pruebas proveen información sobre:
- Qué tan rápido crecería el cáncer.
- Las probabilidades de que el cáncer se disemine rápido en el cuerpo.
- Qué tan eficaces resultan ciertos tratamientos.
- La probabilidad de que el cáncer recidive (vuelva).
Las pruebas incluyen lo siguiente
- Prueba de receptores de estrógeno y receptores de la progesterona: prueba que se usa para medir la cantidad de receptores de estrógeno y progesterona (hormonas) en el tejido canceroso. Si se encuentra más receptores del estrógeno y la progesterona de lo normal, el cáncer podría crecer más rápido. Los resultados de las pruebas indican si el tratamiento que impide la acción de estrógeno y progesterona, puede detener el crecimiento del cáncer.
- La prueba del Receptor tipo 2 del factor de crecimiento epidérmico humano (HER2/neu): una prueba de laboratorio para medir cuántos genes HER2/neu hay y cuánta proteína HER2/neu se elabora en una muestra de tejido. Si hay más genes HER2/neu o concentraciones más elevadas de proteína HER2/neu que lo normal, el cáncer podría crecer más rápido y cuenta con mayores posibilidades de diseminarse a otras partes del cuerpo. El cáncer se puede tratar con medicamentos dirigidos a la proteína HER2/neu como el trastuzumab y lapatinib.
- Pruebas multigénicas: pruebas en las que se estudian muestras de tejidos para observar la actividad de varios genes a la vez. Estas pruebas ayudan a predecir si el cáncer se diseminará a otras partes del cuerpo o si recidivará (volverá).
- Oncotype DX: esta prueba ayuda a predecir si el cáncer de mama en estadio I o el cáncer de mama en estadio II que tienen receptores de estrógeno positivos y ganglios linfáticos negativos se diseminarán hacia otras partes del cuerpo. Si el riesgo de diseminación del cáncer es alto, se puede administrar quimioterapia para reducir el riesgo.
- MammaPrint: esta prueba ayuda a predecir si un cáncer de mama en estadio I o en estadio II con ganglios negativos, se diseminará a otras partes del cuerpo. Si el riesgo de diseminación es alto, se administra quimioterapia para disminuir el riesgo.
Ciertos factores afectan el pronóstico (probabilidad de recuperación) y las opciones de tratamiento.
El pronóstico (probabilidad de recuperación) y las opciones de tratamiento dependen de los siguientes aspectos:
- El estadio del cáncer (el tamaño del tumor y si está solo en la mama o si se diseminó hasta los ganglios linfáticos u otras partes del cuerpo).
- El tipo de cáncer de mama.
- Las concentraciones de receptores de estrógeno y progesterona en el tejido tumoral.
- Concentraciones de receptores del factor de crecimiento epidérmico humano tipo 2 (HER2/neu) en el tejido tumoral.
- Si el tejido del tumor es triple negativo (células que no tienen receptores de estrógeno, receptores de progesterona o concentraciones altas del HER2/neu).
- La rapidez con que crece el tumor.
- La probabilidad de que el tumor recidive (vuelva).
- La edad de una mujer, su salud general y el estado menopáusico (si la mujer aún tiene períodos menstruales).
- Si el cáncer recién se diagnosticó o si recidivó (volvió).



 Volver arriba
Volver arriba