Introducción
El colon y el recto
El proceso del cáncer
Factores de riesgo
Exámenes selectivos de detección
Síntomas
Diagnóstico
Estadificación
Tratamiento
Nutrición y actividad física
Rehabilitación
Cuidados de seguimiento
Medicina complementaria
Fuentes de apoyo
La promesa de la investigación del cáncer
Glosario
Recursos informativos del Instituto Nacional del Cáncer
Publicaciones del Instituto Nacional del Cáncer
Introducción
Este folleto del Instituto Nacional del Cáncer
(National Cancer Institute, NCI) trata del cáncer* de
colon y de recto. El cáncer que empieza en el colon se
llama cáncer de colon y el cáncer que empieza en el
recto se llama cáncer de recto. El cáncer que empieza
en cualquiera de estos órganos también puede llamarse
cáncer colorrectal.
En Estados Unidos, el cáncer colorrectal ocupa el
cuarto lugar de los cánceres más comunes en hombres,
después del cáncer de piel, de próstata y de pulmón.
También ocupa el cuarto lugar de los cánceres más
comunes en mujeres, después del cáncer de piel, mama
y pulmón.
Usted leerá sobre factores de riesgo posibles, de
exámenes selectivos de detección, síntomas,
diagnóstico y tratamiento. También encontrará listas de
preguntas para hacer a su médico. Quizá puede
ayudarle llevar este folleto a su próxima cita médica.
Términos importantes están impresos en letra
cursiva. El glosario, al final del folleto, contiene las
definiciones de estos términos. Asimismo, definiciones
de más de 4,000 términos están disponibles en el
Diccionario de Cáncer en el sitio web del Instituto
Nacional del Cáncer (NCI). Usted puede tener acceso
al diccionario en http://www.cancer.gov/diccionario/.
Si usted desea obtener más información sobre el
cáncer colorrectal, visite nuestro sitio web en
http://www.cancer.gov/espanol/tipos/gastrointestinal.
O, comuníquese con nuestro Servicio
de Información sobre el Cáncer. Podemos responder sus preguntas sobre cáncer y enviarle folletos del NCI,
hojas informativas y otros materiales. Puede llamar al
1-800-422-6237 (1-800-4-CANCER).
*Las palabras que pudieran ser nuevas para el lector están impresas en
letra cursiva. Las definiciones de estas palabras y de otros términos
relacionados con el cáncer de colon y recto están incluidas en el
"Glosario", al final del folleto.
Volver arriba
El colon y el recto
El colon y el recto son partes del aparato digestivo. Forman un tubo largo, muscular, llamado intestino grueso. El colon son los primeros 4 ó 5 pies del intestino grueso, y el recto son las ú pulgadas.
Los alimentos digeridos parcialmente entran en el
colon procediendo del intestino delgado. El colon
extrae agua y nutrientes de los alimentos y convierte el
resto en desechos (materia fecal). Los desechos pasan
del colon al recto y luego al exterior del cuerpo por el
ano.
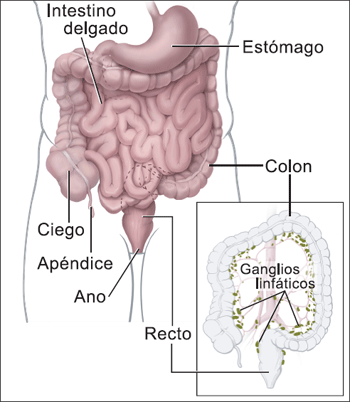 |
| Esta ilustración muestra el colon y el recto. |
Volver arriba
El proceso del cáncer
El cáncer empieza en las células, las cuales son las
unidades básicas que forman los tejidos. Los tejidos
forman los órganos del cuerpo.
Normalmente, las células crecen y se dividen para
formar nuevas células a medida que el cuerpo las
necesita. Cuando las células envejecen, mueren; y
células nuevas las reemplazan. Algunas veces este
proceso ordenado se descontrola. Nuevas células se
forman cuando el cuerpo no las necesita y células
viejas no mueren cuando deberían morir. Estas células
que no son necesarias forman una masa de tejido, que
es lo que se llama tumor.
Los tumores pueden ser benignos o malignos:
- Los tumores benignos no son cancerosos:
- Los tumores benignos rara vez son una amenaza
para la vida.
- Generalmente, los tumores benignos pueden
operarse y pocas veces vuelven a crecer.
- Las células de tumores benignos no invaden los
tejidos de su derredor.
- Las células de tumores benignos no se diseminan
a otras partes del cuerpo.
- Los tumores malignos son cancerosos:
- Los tumores malignos generalmente son más
graves que los tumores benignos. Pueden poner la
vida en peligro.
- Los tumores malignos pueden generalmente
extirparse, pero algunas veces vuelven a crecer.
- Las células de tumores malignos pueden invadir y
dañar tejidos y órganos cercanos.
- Las células de tumores malignos pueden
desprenderse y diseminarse a otras partes del
cuerpo. Las células se diseminan al entrar en el
torrente de la sangre o en el sistema linfático. Las
células cancerosas forman nuevos tumores que
dañan otros órganos. Cuando el cáncer se
disemina, se llama metástasis.
Cuando el cáncer colorrectal se disemina fuera del
colon o del recto, las células cancerosas se encuentran
con frecuencia en los ganglios linfáticos cercanos. Si
las células cancerosas han llegado a estos ganglios, es
posible que se hayan extendido también a otros
ganglios linfáticos o a otros órganos. Las células
cancerosas de colon y de recto se diseminan con más
frecuencia al hígado.
Cuando el cáncer se disemina (metastatiza) desde su
sitio original a otra parte del cuerpo, el tumor nuevo
tiene la misma clase de células anormales y el mismo
nombre que el tumor original. Por ejemplo, si el cáncer
colorrectal se disemina al hígado, las células
cancerosas en el hígado en realidad son células
cancerosas de colon o de recto. La enfermedad es
cáncer metastático colorrectal, no cáncer de hígado.
Por esta razón, el tratamiento que se administra es para
cáncer colorrectal y no para cáncer de hígado. Los
médicos llaman al tumor nuevo enfermedad "distante"
o metastática.
Volver arriba
Factores de riesgo
No se conocen las causas exactas del cáncer
colorrectal. Los médicos rara vez pueden explicar por
qué el cáncer colorrectal se presenta en una persona,
pero no en otra. Sin embargo, es claro que el cáncer
colorrectal no es contagioso. A nadie se le puede
"pegar" esta enfermedad de otra persona.
La investigación ha demostrado que personas con
ciertos factores de riesgo tienen más probabilidad que
otras de padecer cáncer colorrectal. Un factor de riesgo
es algo que puede aumentar la posibilidad de que una
enfermedad se presente.
Los estudios han encontrado los siguientes factores
de riesgo de cáncer colorrectal:
- Edad mayor de 50 años: El cáncer colorrectal es
más probable que ocurra al envejecer las personas.
Más del 90 por ciento de las personas con esta
enfermedad fueron diagnosticadas después de los 50
años de edad. La edad promedio al momento del
diagnóstico es de 72 años.
- Pólipos colorrectales: Los pólipos son tumores en
la pared interior del colon o del recto. Son comunes
en personas de más de 50 años de edad. La mayoría
de los pólipos son benignos (no cancerosos), pero
algunos pólipos (adenomas) pueden hacerse
cancerosos. Al encontrar y extirpar los pólipos,
puede reducirse el riesgo de cáncer colorrectal.
- Antecedentes familiares de cáncer colorrectal:
Familiares cercanos (padres, hermanos, hermanas o
hijos) de una persona con antecedentes de cáncer
colorrectal tienen en cierta manera mayor
probabilidad de presentar esta enfermedad ellos
mismos, especialmente si el familiar tuvo el cáncer a
una edad joven. Si muchos familiares cercanos
tienen antecedentes de cáncer colorrectal, el riesgo
es aún mayor.
- Alteraciones genéticas: Los cambios en ciertos
genes aumentan el riesgo de cáncer colorrectal.
- El cáncer de colon hereditario no polipósico
(HNPCC) es el tipo más común de cáncer
colorrectal heredado (genético). Comprende cerca
del 2 por ciento de todos los casos de cáncer
colorrectal. Es causado por cambios en un gen
HNPCC. La mayoría de las personas con un gen
HNPCC alterado presentan cáncer de colon, y la
edad promedio que tienen cuando son
diagnosticadas con cáncer de colon es de 44 años.
- La poliposis adenomatosa familiar (FAP) es una
enfermedad rara, hereditaria, en la que se forman
cientos de pólipos en el colon y recto. Es causada
por cambios en un gen específico llamado APC.
Al menos que se trate la poliposis adenomatosa
familiar, generalmente termina en cáncer
colorrectal a los 40 años de edad. La poliposis
adenomatosa familiar comprende menos del 1 por
ciento de todos los casos de cáncer colorrectal.
Los familiares de personas que presentan cáncer
colorrectal hereditario no polipósico o poliposis
adenomatosa familiar pueden hacerse pruebas
genéticas para buscar mutaciones genéticas
específicas. Los médicos pueden sugerir formas para
tratar de reducir el riesgo de cáncer colorrectal o
mejorar la detección de esta enfermedad en quienes
tienen cambios en sus genes. Para adultos con
poliposis adenomatosa familiar, el médico puede
recomendar una operación para extirpar todo el
colon y el recto o sólo una parte.
- Antecedentes personales de cáncer: La persona
que ya ha tenido cáncer colorrectal en el pasado
puede presentar cáncer colorrectal una segunda vez.
También, las mujeres con antecedentes de cáncer de
ovarios, de útero (endometrio), o de seno tienen, en
cierto modo, un riesgo mayor de padecer cáncer
colorrectal.
- Colitis ulcerosa o enfermedad de Crohn: La
persona que ha tenido alguna enfermedad que causa
la inflamación del colon (como la colitis ulcerosa o
la enfermedad de Crohn) por muchos años tiene un
riesgo mayor de presentar cáncer colorrectal.
- Dieta: Los estudios sugieren que las dietas ricas en
grasa (especialmente la grasa animal) y pobres en
calcio, folato y fibra pueden aumentar el riesgo de
cáncer colorrectal. También, algunos estudios
sugieren que las personas que consumen una dieta
muy pobre en frutas y verduras pueden tener un
riesgo mayor de cáncer colorrectal. Sin embargo, los
resultados de estudios sobre dieta no siempre están
de acuerdo, y se necesita más investigación para
entender mejor en qué forma la dieta afecta el riesgo
de cáncer colorrectal.
- Fumar cigarrillos: La persona que fuma cigarrillos
puede tener un riesgo mayor de presentar pólipos y
cáncer colorrectal.
Puesto que las personas que tienen cáncer
colorrectal pueden padecer esta enfermedad una
segunda vez, es importante hacerse pruebas de
seguimiento. Si usted tiene cáncer colorrectal, es
probable que también tenga preocupación de que los
miembros de su familia puedan padecer la enfermedad.
Las personas que piensan que pueden tener el riesgo
deberán hablar de esta preocupación con su médico. El
médico puede sugerir formas de reducir el riesgo y
planear un programa adecuado de pruebas. Vea la
sección de "Exámenes selectivos de detección" (a
continuación) para aprender más sobre las pruebas que
pueden detectar pólipos o cáncer colorrectal.
Volver arriba
Exámenes selectivos de detección
Los exámenes selectivos de detección de cáncer, es
decir, exámenes médicos que se eligen de acuerdo a su
situación personal (sexo, edad, salud, preferencias, etc.)
ayudan a su médico a encontrar pólipos o cáncer antes
que usted tenga síntomas. Al encontrar y extirpar los
pólipos puede prevenirse el cáncer colorrectal.
También, es más probable que el tratamiento para
cáncer colorrectal sea efectivo cuando la enfermedad
se encuentra temprano.
Para encontrar pólipos o cáncer colorrectal cuando
empieza:
- Las personas de 50 años o más deberán hacerse
exámenes selectivos de detección.
- Quienes tienen un riesgo mayor que el promedio de
cáncer colorrectal deberán preguntar a su médico si
deben hacerse exámenes de detección antes de los
50 años, el tipo de exámenes, los beneficios y
riesgos de cada examen y la frecuencia con la que
deberán hacer citas para los exámenes.
Los exámenes selectivos de detección que se
encuentran a continuación se usan para detectar
pólipos, cáncer u otras áreas anormales.
Su médico puede explicar cada prueba con más
detalle.
- Análisis de sangre oculta en heces (FOBT, siglas
en inglés): Algunas veces las lesiones cancerosas, o
los pólipos, sangran, y este análisis puede detectar
pequeñas cantidades de sangre en la materia fecal.
Si esta prueba detecta sangre, es necesario hacer
otras pruebas para encontrar el origen de la sangre.
Dolencias benignas (tales como las hemorroides)
también pueden provocar sangre en sus heces.
- Sigmoidoscopia: Su médico le examina dentro del
recto y del colon inferior (sigmoideo) con un tubo
luminoso llamado sigmoidoscopio. Si se encuentran
pólipos, su médico los extirpa. El procedimiento
para extirpar pólipos se llama polipectomía.
- Colonoscopia: Su médico le examina dentro del
recto y todo el colon usando un tubo luminoso,
largo, llamado colonoscopio. Su médico extirpa los
pólipos que pueda encontrar.
- Enema de bario con doble contraste: Usted bebe
una solución de bario y se le bombea aire dentro del
recto. Se toman varias imágenes de rayos X de su
colon y recto. El bario y el aire ayudan a que el
colon y el recto se destaquen en las imágenes. Es
posible que los pólipos o tumores se destaquen
también.
- Examen rectal digital: Un examen rectal forma
parte con frecuencia de un examen físico de rutina.
Su médico le inserta un dedo enguantado y
lubricado en su recto para buscar áreas anormales
con el tacto.
- Colonoscopia virtual: Este método está en estudio;
su descripción se encuentra en la sección La promesa de la investigación del cáncer.
La hoja informativa del NCI titulada Exámenes selectivos de detección de cáncer colorrectal: preguntas y respuestas
puede serle útil. Usted encontrará instrucciones para obtener las hojas informativas del NCI en la sección Publicaciones del Instituto Nacional del Cáncer.
Usted querrá hacer las siguientes preguntas a
su doctor acerca de los exámenes de detección:
- ¿Cuáles exámenes me recomienda? ¿Por qué?
- ¿Cuánto cuestan los exámenes? ¿Ayudará mi
plan de seguro médico a pagar los costos de
los exámenes de detección?
- ¿Son dolorosos los exámenes?
- ¿Qué tan pronto podré saber los resultados de
los exámenes?
|
Volver arriba
Síntomas
Un síntoma común de cáncer colorrectal es un
cambio en las rutinas del intestino. Otros síntomas son:
- Tener diarrea o estreñimiento
- Sentir que su intestino no se vacía por completo
- Encontrar sangre (ya sea de color rojo brillante o
muy oscuro) en la materia fecal
- Deposición más delgada que de costumbre
- Dolores frecuentes por gas o cólicos, o tener la
sensación de saciedad o hinchazón del vientre
- Pérdida de peso sin razón conocida
- Cansancio constante
- Náuseas y vómitos
Por lo general, estos síntomas no se deben a cáncer.
Otros problemas de salud pueden causar los mismos
síntomas. Cualquier persona que tenga estos síntomas
deberá ver al médico para que cualquier problema sea
diagnosticado y tratado tan pronto como sea posible.
El cáncer en su etapa inicial por lo general no causa
dolor. Es importante no esperar a sentir dolor para ver
al doctor.
Volver arriba
Diagnóstico
Si sus resultados de los exámenes selectivos de
detección sugieren que hay cáncer o usted tiene
síntomas, su médico necesitará determinar si se deben
a cáncer o a alguna otra causa. Su médico le hará
preguntas de sus antecedentes médicos personales y
familiares y hará un examen físico. Es posible que
usted tenga uno o varios de los exámenes que se
describen en la sección Exámenes selectivos de
detección.
Si su examen físico y los resultados de las pruebas
no sugieren que hay cáncer, su médico puede decidir
que no son necesarios otros exámenes y que no se
necesita un tratamiento. Sin embargo, su médico puede
recomendar un programa para hacerse exámenes en el
futuro.
Si los exámenes muestran un área anormal (como un
pólipo), es posible que sea necesaria una biopsia para
buscar células cancerosas. Con frecuencia, el tejido
anormal se puede extirpar durante la colonoscopia o
sigmoidoscopia. Un patólogo revisa el tejido y busca
células cancerosas usando un microscopio.
Usted querrá hacer estas preguntas al médico
antes de tener una biopsia:
- ¿Cómo se hará la biopsia?
- ¿Tendré que ir al hospital para la biopsia?
- ¿Cuánto tiempo se llevará? ¿Estaré despierto?
¿Dolerá?
- ¿Hay algún riesgo? ¿Qué posibilidades hay de
infección o de hemorragia después de la
biopsia?
- ¿Cuánto tiempo tardaré en recuperarme?
¿Cuándo podré regresar a una dieta normal?
- ¿Qué tan pronto sabré los resultados?
- Si tengo cáncer, ¿quién hablará conmigo sobre
los siguientes pasos? ¿Cuándo?
|
Volver arriba
Estadificación
Si la biopsia muestra que hay cáncer presente, su
médico necesita saber la extensión (estadio o etapa) de
la enfermedad para planear el mejor tratamiento. El
estadio se determina, en general, al examinar si el
tumor ha invadido tejidos cercanos, si el cáncer se ha
diseminado y, si es así, a qué partes del cuerpo.
Su médico puede solicitar algunas de las siguientes
pruebas:
- Análisis de sangre: Su médico busca el antígeno carcinoembrionario (CEA) y otras sustancias en la
sangre. Algunas personas que tienen cáncer
colorrectal u otras enfermedades tienen una alta
concentración de este antígeno.
- Colonoscopia: Si la colonoscopia que usted tuvo
antes no fue para diagnóstico, su médico examina
una vez más todo el colon y el recto con un
colonoscopio y busca áreas anormales.
- Ecografía endorrectal (EER): Una sonda de
ultrasonido se inserta en su recto. La sonda emite
ondas de sonido que no se pueden oír. Las ondas
rebotan en los tejidos del recto y tejidos cercanos, y
una computadora usa los ecos para crear una
imagen. La imagen puede mostrar la profundidad
con la que ha crecido un tumor del recto o si el
cáncer se ha diseminado a los ganglios linfáticos o a
otros tejidos cercanos.
- Radiografías del pecho: Las radiografías de su
pecho pueden mostrar si el cáncer se ha diseminado
a los pulmones.
- Escanograma de tomografía computarizada: Una
máquina de rayos X conectada a una computadora
toma una serie de imágenes detalladas de áreas
internas del cuerpo. Es posible que le den una
inyección de medio de contraste. El escanograma
puede mostrar si el cáncer se ha extendido al hígado,
los pulmones o a otros órganos.
Su médico también puede usar otras pruebas (como imágenes de resonancia magnética, IRM) para ver si el cáncer se ha diseminado. Algunas veces la
estadificación no es completa hasta que no se haga la
cirugía para extirpar el tumor. (La cirugía para cáncer
colorrectal se describe en la sección de Tratamiento ).
Los médicos describen el cáncer colorrectal con los
estadios o etapas siguientes:
- Estadio 0: El cáncer se encuentra sólo en el
revestimiento más interno del colon o del recto.
Carcinoma in situ es otro nombre para cáncer
colorrectal en etapa 0.
- Estadio I: El tumor ha crecido dentro de la pared
interior del colon o recto. El tumor no ha atravesado
la pared al crecer.
- Estadio II: El tumor se extiende con más
profundidad dentro o a través de la pared del colon
o recto. Es posible que haya invadido tejido cercano,
pero las células cancerosas no se han diseminado a
los ganglios linfáticos.
- Estadio III: El cáncer se ha diseminado a los
ganglios linfáticos cercanos, pero no a otras partes
del cuerpo.
- Estadio IV: El cáncer se ha diseminado a otras
partes del cuerpo, como al hígado o a los pulmones.
- Cáncer recurrente: Este es cáncer que ha sido
tratado y que ha regresado después de un período de
tiempo en el que no podía ser detectado. La
enfermedad puede regresar al colon o al recto o a
otra parte del cuerpo.
Volver arriba
Tratamiento
Muchas personas con cáncer colorrectal quieren
participar activamente en la toma de decisiones sobre
su atención médica. Es natural que usted quiera saber
lo más posible acerca de su enfermedad y sus opciones
de tratamiento. Sin embargo, el choque y la tensión
nerviosa después de un diagnóstico de cáncer pueden
hacer difícil pensar en todo lo que usted quisiera
preguntar a su doctor. A menudo, ayuda hacer una lista
de las preguntas antes de una cita.
Para ayudarse a recordar lo que dice el médico,
usted puede tomar notas o preguntar si puede usar una
grabadora. Tal vez usted quiera que le acompañe un
familiar o amigo cuando hable con el médico, para que
participe en la discusión, para que tome notas, o sólo
para que escuche.
Usted no necesita hacer todas las preguntas al
mismo tiempo. Usted tendrá otras oportunidades para
pedir a su médico o enfermera que le expliquen cosas
que no están claras y para pedir información más
detallada.
Su médico puede dar referencias de usted a un
especialista con experiencia en el tratamiento del
cáncer colorrectal o usted puede pedir una referencia.
Los especialistas que tratan cáncer colorrectal son los
gastroenterólogos (médicos que se especializan en
enfermedades del aparato digestivo), cirujanos,
médicos oncólogos y oncólogos radiólogos. Es
probable que usted tenga un equipo de médicos.
Obtención de una segunda opinión
Antes de empezar el tratamiento, es posible que
usted quiera una segunda opinión sobre su diagnóstico
y plan de tratamiento. Muchas compañías de seguro
cubren el costo de una segunda opinión si usted o su
médico la solicitan.
Se puede llevar algún tiempo y esfuerzo en reunir el
expediente médico y hacer arreglos para ver a otro
médico. En general, tomarse varias semanas para
obtener una segunda opinión no es un problema. En la
mayoría de los casos, la demora en comenzar el
tratamiento no hace que el tratamiento sea menos
efectivo. Para tener seguridad, usted deberá hablar con
su médico sobre esta demora. En algunos casos, las
personas con cáncer colorrectal necesitan atención
inmediata.
Hay varias formas de encontrar a un médico para
obtener una segunda opinión:
- Su médico puede recomendarle uno o varios
especialistas.
- El Servicio de Información sobre el Cáncer, en el
teléfono 1-800-422-6237 (1-800-4-CANCER),
puede proporcionarle información de los centros de
tratamiento en su área.
- La asociación médica local o estatal, un hospital
cercano o una escuela de medicina pueden
proporcionar generalmente los nombres de
especialistas.
- El Consejo Americano de Especialidades Médicas
(ABMS) ofrece una lista de médicos que han
satisfecho requisitos específicos de educación y
capacitación y que han pasado los exámenes de la
especialización. Usted puede obtener esta lista en el
Official ABMS Directory of Board Certified Medical
Specialists. El directorio está disponible en la
mayoría de las bibliotecas públicas. También, el
ABMS ofrece esta información en Internet en
http://www.abms.org.
(Hacer clic en "Who's Certified.")
- El NCI proporciona una útil hoja informativa
titulada Cómo encontrar a un médico o una
institución de tratamiento si usted tiene cáncer.
Vea la la sección Publicaciones del Instituto Nacional del Cáncer para saber cómo obtener las hojas
informativas del NCI.
Métodos de tratamiento
La selección del tratamiento depende principalmente
de la ubicación del tumor en el colon o recto y del
estadio o etapa de la enfermedad. El tratamiento para el
cáncer colorrectal puede incluir cirugía, quimioterapia,
terapia biológica o radioterapia. Algunas personas
tienen una combinación de tratamientos. Estos
tratamientos se describen en la sección Cirugía.
El cáncer de colon algunas veces se trata en forma
diferente del cáncer de recto. Los tratamientos para el
cáncer de colon y recto se describen por separado en la sección Tratamiento para cáncer de colon.
Su médico puede describir sus opciones de
tratamiento y los resultados esperados. Usted y su
médico pueden trabajar juntos para desarrollar un plan
de tratamiento que se acomode a sus necesidades.
El tratamiento del cáncer puede ser terapia local o bien terapia sistémica:
- Terapia local: La cirugía y la radioterapia son
terapias locales. Extirpan o destruyen el cáncer en o
cerca del colon o recto. Cuando el cáncer colorrectal
se ha diseminado a otras partes del cuerpo, la terapia
local puede usarse para controlar la enfermedad en
esas áreas específicas.
- Terapia sistémica: La quimioterapia y la terapia
biológica son terapias sistémicas. Los fármacos
entran al torrente sanguíneo y destruyen o controlan
el cáncer en todo el cuerpo.
Debido a que los tratamientos contra el cáncer a
menudo dañan las células y tejidos sanos, los efectos
secundarios son comunes. Los efectos secundarios
dependen principalmente del tipo y de la extensión del
tratamiento. Los efectos secundarios pueden no ser los
mismos para cada persona y pueden cambiar de una
sesión de tratamiento a otra. Antes de que inicie el
tratamiento, su equipo de cuidados médicos le
explicará los posibles efectos secundarios y le sugerirá
formas para ayudar a manejarlos.
En cualquier estadio de la enfermedad, hay cuidados
médicos de apoyo disponibles para aliviar los efectos
secundarios del tratamiento, para controlar el dolor y
otros síntomas y para aliviar las preocupaciones
emocionales. La información sobre tales cuidados está
disponible en el sitio web del NCI en
http://www.
cancer.gov/espanol/pdq/cuidadosdeapoyo, y por
medio de especialistas en información de cáncer en el
teléfono 1-800-422-6237 (1-800-4-CANCER).
Tal vez usted querrá hablar con su doctor acerca de
la participación en un estudio clínico, un estudio de
investigación con nuevos métodos de tratamiento. La
sección de La promesa de la investigación del cáncer
tiene más información sobre los
estudios clínicos.
Antes de empezar su tratamiento, tal vez usted
querrá hacer las siguientes preguntas a su doctor:
- ¿Cuál es el estadio o etapa de la enfermedad?
¿Se ha diseminado el cáncer a otras partes del
cuerpo? ¿A dónde?
- ¿Cuáles son mis opciones de tratamiento?
¿Cuál me recomienda? ¿Recibiré más de un
tipo de tratamiento?
- ¿Cuáles son los beneficios que se esperan de
cada tipo de tratamiento?
- ¿Cuáles son los riesgos y efectos secundarios
posibles de cada tratamiento? ¿En qué forma
se pueden controlar esos efectos secundarios?
- ¿Qué puedo hacer como preparación para el
tratamiento?
- ¿En qué forma afectará el tratamiento mis
actividades normales? ¿Es posible que tenga
problemas urinarios? ¿Y problemas
intestinales, como diarrea o sangrado del recto?
¿Afectará el tratamiento mi vida sexual?
- ¿Cuánto costará el tratamiento? ¿Cubre mi
plan de seguro médico este tratamiento?
|
Cirugía
La cirugía es el tratamiento más común para cáncer
colorrectal.
- Colonoscopia: Un pólipo maligno pequeño puede
ser extirpado de su colon o recto superior con un
colonoscopio. Algunos tumores pequeños en el recto
inferior pueden ser extirpados por su ano sin un
colonoscopio.
- Laparoscopia: El cáncer de colon que apenas
empieza puede extirparse con la ayuda de un tubo
delgado luminoso (laparoscopio). Tres o cuatro
cortes pequeños se hacen en su abdomen. El
cirujano ve dentro de su abdomen con el
laparoscopio. El tumor y parte del colon sano son
extirpados. Los ganglios linfáticos cercanos pueden
también extirparse. El cirujano revisa el resto de su
intestino y su hígado para asegurarse de que no se
haya diseminado el cáncer.
- Cirugía abierta: El cirujano hace una herida grande
en su abdomen para extirpar el tumor y parte del
colon o recto sanos. Algunos ganglios linfáticos
cercanos también son extirpados. El cirujano revisa
el resto de su intestino y su hígado para ver si el
cáncer se ha diseminado.
Cuando se extirpa una parte de su colon o recto, el
cirujano puede ordinariamente volver a conectar las
partes sanas. Sin embargo, algunas veces no es posible
volver a conectar las partes. En este caso, el cirujano
crea un camino nuevo para que la materia fecal salga
de su cuerpo. El cirujano hace una abertura (un
estoma) en la pared del abdomen, conecta el extremosuperior del intestino al estoma y cierra el otro
extremo. La operación para crear el estoma se llama
colostomía. Una bolsa plana se ajusta sobre el estoma
para recolectar la materia fecal, y un adhesivo especial
la mantiene en su lugar.
Para la mayoría de las personas, el estoma es
temporal. Es necesario sólo mientras sana el colon o el
recto de la cirugía. Cuando ya ha sanado, el cirujano
vuelve a conectar las partes del intestino y cierra el
estoma. Algunas personas, especialmente quienes
tienen un tumor en la parte inferior del recto, necesitan
un estoma permanente.
Las personas que tienen una colostomía pueden
tener irritación de la piel alrededor del estoma. Su
médico, su enfermera, o un terapeuta enterostomal
pueden enseñarle cómo limpiar el área y prevenir la
irritación y la infección. La sección sobre
Rehabilitación tiene más información
para aprender a cuidar el estoma.
El tiempo que toma en recuperarse después de la
cirugía es diferente para cada persona. Usted puede
sentir incomodidad los primeros días. Las medicinas
pueden ayudarle a controlar el dolor. Antes de la
cirugía, usted deberá consultar el plan para controlar el
dolor con su médico o enfermera. Después de la
cirugía, su médico puede hacer ajustes a ese plan si
usted necesita más alivio.
Es común sentir cansancio o debilidad por un
tiempo. También, la cirugía algunas veces causa
estreñimiento o diarrea. Su equipo de atención médica
le vigilará por signos de sangrado, infección u otros
problemas que requieran atención inmediata.
Usted querrá hacer las siguientes preguntas al
médico antes de someterse a cirugía:
- ¿Qué tipo de operación me recomienda?
- ¿Será necesario extirpar algunos de mis
ganglios linfáticos? ¿Se extirparán otros
tejidos? ¿Por qué?
- ¿Cuáles son los riesgos de la cirugía? ¿Tendré
efectos secundarios duraderos?
- ¿Necesitaré una colostomía? Si es así, ¿será
permanente el estoma?
- ¿Cómo me sentiré después de la operación?
- Si tengo dolor, ¿cómo será controlado?
- ¿Cuánto tiempo estaré en el hospital?
- ¿Cuándo puedo regresar a mis actividades
normales?
|
Quimioterapia
La quimioterapia usa fármacos anticancerosos para
destruir células cancerosas. Estos fármacos entran en el
torrente sanguíneo y pueden afectar las células
cancerosas en todo el cuerpo.
Los fármacos anticancerosos se administran
ordinariamente por la vena, aunque algunos pueden
darse por la boca. Usted podrá recibir el tratamiento en
la sección ambulatoria del hospital, en el consultorio
del médico, o en casa. En raras ocasiones, puede
necesitarse la estancia en el hospital.
Los efectos secundarios de la quimioterapia
dependen principalmente de los fármacos específicos
que se usen y de la dosis. Los fármacos pueden dañar
las células normales que se dividen con rapidez, tales
como:
- Glóbulos o células de la sangre. Estos glóbulos
combaten las infecciones, ayudan a la sangre para
que coagule y llevan oxígeno a todas las partes de
su cuerpo. Cuando los fármacos afectan los glóbulos
de la sangre, usted tiene más probabilidad de
contraer infecciones, de magullarse o sangrar con
facilidad y puede sentir mucha debilidad y
cansancio.
- Células en las raíces del pelo. La quimioterapia
puede causar que se caiga el pelo. Su pelo vuelve a
crecer, pero es posible que el pelo nuevo sea algo
diferente en color y textura.
- Células que revisten el tracto digestivo. La
quimioterapia puede causar falta de apetito, náuseas
y vómitos, diarrea, o llagas en la boca y labios.
La quimioterapia para el cáncer colorrectal puede
causar que la piel de las palmas de las manos y de las
plantas de los pies se ponga roja y dolorosa. La piel
podría pelarse.
Su equipo de atención médica puede sugerirle
formas para controlar muchos de estos efectos
secundarios. La mayoría de los efectos secundarios
usualmente desaparecen después de que termina el
tratamiento.
Puede serle útil leer el folleto del NCI titulado La
quimioterapia y usted. En la sección Publicaciones del Instituto Nacional del Cáncer encontrará usted cómo obtener folletos del NCI.
Terapia biológica
Algunas personas con cáncer colorrectal que se ha
diseminado reciben un anticuerpo monoclonal, un tipo
de terapia biológica. Los anticuerpos monoclonales se
unen a las células cancerosas del colon o del recto.
Interfieren con el crecimiento de las células cancerosas
y con la diseminación del cáncer. Las personas reciben
anticuerpos monoclonales por una vena en el
consultorio del médico, en el hospital o en la clínica.
Algunas personas reciben quimioterapia al mismo
tiempo.
Durante el tratamiento, su equipo de atención
médica vigilará los posibles signos de problemas.
Algunas personas toman medicamentos para prevenir
una posible reacción alérgica. Los efectos secundarios
dependen principalmente del anticuerpo monoclonal
usado. Los efectos secundarios incluyen sarpullido,
fiebre, dolor abdominal, vómitos, diarrea, cambios en
la presión arterial, sangrado o problemas respiratorios.
Los efectos secundarios usualmente se hacen más leves
después del primer tratamiento.
Tal vez le parecerá útil leer la hoja informativa del
NCI Terapias biológicas del cáncer: preguntas y respuestas. En la sección Publicaciones del Instituto Nacional del Cáncer se indica cómo obtener las hojas informativas del NCI.
Usted querrá hacer las siguientes preguntas a
su médico antes de recibir quimioterapia o terapia
biológica:
- ¿Cuáles fármacos tomaré? ¿Cómo funcionan
los fármacos?
- ¿Cuándo empezará el tratamiento? ¿Cuándo
terminará? ¿Con qué frecuencia tendré los
tratamientos?
- ¿Adónde iré para recibir el tratamiento? ¿Podré
manejar de regreso a casa después del
tratamiento?
- ¿Qué puedo hacer para cuidarme durante la
terapia?
- ¿Cómo sabremos que el tratamiento funciona?
- ¿Cuáles efectos secundarios deberé reportarle?
- ¿Habrá algunos efectos a largo plazo?
|
Radioterapia
La radioterapia usa rayos de alta energía para
destruir las células cancerosas. Afecta las células
cancerosas sólo en el área tratada.
Los médicos usan diferentes tipos de radioterapia
para tratar el cáncer. Algunas veces los pacientes
reciben dos tipos de radiación:
- Radiación externa: La radiación proviene de una
máquina. El tipo más común de máquina que se usa
para la terapia de radiación se llama acelerador lineal. La mayoría de los pacientes van al hospital o
a la clínica para su tratamiento, generalmente 5 días
a la semana durante varias semanas.
- Radiación interna (radiación por implante o
braquiterapia): La radiación sale de material
radiactivo puesto en tubos delgados colocados
directamente dentro o cerca del tumor. El paciente
se queda en el hospital y los implantes generalmente
permanecen en su lugar durante varios días.
Ordinariamente, los implantes se sacan antes de que
el paciente se vaya a casa.
- Radioterapia intraoperatoria (IORT): En algunos
casos, la radiación se administra durante la cirugía.
Los efectos secundarios de la radioterapia dependen
principalmente de la cantidad de radiación que se
administra y de la parte del cuerpo que está siendo
tratada. La radioterapia al abdomen y pelvis puede
causar náuseas, vómitos, diarrea, deposición con sangre
o deposiciones repentinas. También puede causar
molestias urinarias, tales como hacer difícil que se
detenga el flujo de orina de la vejiga. Además, la piel
del área tratada puede enrojecerse, resecarse y hacerse
sensible. La piel cerca del ano es especialmente
sensible.
Es posible que usted sienta mucho cansancio
durante la radioterapia, especialmente en las últimas
semanas de tratamiento. El descanso es importante,
pero los médicos generalmente aconsejan a sus
pacientes que traten de ser tan activos como les sea
posible.
Aunque los efectos secundarios de la radioterapia
pueden ser angustiosos, el médico puede
ordinariamente tratarlos o controlarlos. Además, los
efectos secundarios generalmente desaparecen una vez
terminado el tratamiento.
Tal vez a usted le parezca útil leer el folleto del NCI
titulado La radioterapia y usted. En la sección Publicaciones del Instituto Nacional del Cáncer se indica cómo obtener los folletos del NCI.
Usted querrá preguntar al médico lo siguiente
sobre la radioterapia:
- ¿Por qué necesito este tratamiento?
- ¿Cuándo empezará el tratamiento? ¿Cuándo
terminará?
- ¿Cómo me sentiré durante la terapia?
- ¿Cómo sabremos si la radioterapia está
funcionando?
- ¿Qué puedo hacer para cuidarme durante la
terapia?
- ¿Puedo continuar mis actividades normales?
- ¿Hay algunos efectos duraderos?
|
Tratamiento para cáncer de colon
La mayoría de los pacientes con cáncer de colon son
tratados con cirugía. Algunas personas tienen tanto
cirugía como quimioterapia. Algunas personas con un
estadio o etapa avanzada de la enfermedad reciben
terapia biológica.
En algunas ocasiones es necesaria una colostomía
para pacientes con cáncer de colon.
Aunque la radioterapia casi no se usa para tratar el
cáncer de colon, algunas veces se usa para aliviar el
dolor y otros síntomas.
Tratamiento para cáncer de recto
Para todas las etapas (estadios) de cáncer de recto, la
cirugía es el tratamiento más común. Algunos
pacientes reciben cirugía, radioterapia y quimioterapia.
Algunos con etapa avanzada de la enfermedad reciben
terapia biológica.
Aproximadamente 1 de cada 8 personas con cáncer
de recto necesita una colostomía permanente.
La radioterapia puede ser usada antes y después de
la cirugía. Algunas personas reciben radioterapia antes
de la cirugía para reducir el tumor y otras la reciben
después de la cirugía para destruir las células
cancerosas que hayan quedado en el área. En algunos
hospitales, los pacientes pueden recibir radioterapia
durante la cirugía. Se puede recibir también
radioterapia para aliviar el dolor y otros problemas
causados por el cáncer.
Volver arriba
Nutrición y actividad física
Es importante que usted coma bien y que mantenga
la máxima actividad posible.
Usted necesita la cantidad suficiente de calorías para
mantener un buen peso durante y después del
tratamiento de cáncer. Usted también necesita las
proteínas, vitaminas y minerales que sean suficientes.
La buena nutrición puede ayudar a que usted se sienta
mejor y tenga más energías.
Comer bien puede ser difícil. A veces, especialmente
durante o inmediatamente después del tratamiento, es
posible que usted no sienta ganas de comer. Es posible
que sienta incomodidad o cansancio. Es posible que
usted sienta que la comida no tiene el buen sabor que
solía tener. También es posible que usted tenga
náuseas, vómitos, diarrea o llagas en la boca.
Su médico, nutricionista, u otro proveedor de
atención médica puede sugerirle maneras para lidiar
con estos problemas. El folleto del NCI Consejos de
alimentación para pacientes con cáncer: antes,
durante y después del tratamiento contiene muchas
ideas y recetas prácticas. En la sección Publicaciones del Instituto Nacional del Cáncer se indica cómo obtener los folletos del NCI.
Muchas personas opinan que se sienten mejor
cuando se mantienen activas. Caminar, hacer yoga,
nadar y tener otras actividades pueden mantenerle
fuerte y aumentar sus energías. Cualquiera que sea la
actividad física que elija, asegúrese de consultarlo
previamente con su médico antes de empezar.
Asimismo, si la actividad le causa dolor u otros
problemas, asegúrese de informar a su médico o
enfermera.
Volver arriba
Rehabilitación
La rehabilitación es una parte importante del
tratamiento del cáncer. Su equipo de atención médica
pone todo el empeño en ayudarle a que regrese a sus
actividades normales tan pronto como sea posible.
Si usted tiene un estoma, necesita aprender a
cuidarlo. Los médicos, las enfermeras y los terapeutas
enterostomales pueden ayudar. Con frecuencia, los
terapeutas enterostomales visitan a la persona antes de
la cirugía para hablar de lo que se espera. Le enseñan a
tener cuidado del estoma después de la cirugía. Ellos
hablan de asuntos del estilo de vida, incluyendo
preocupaciones emocionales, físicas y sexuales. Con
frecuencia pueden proporcionar información sobre
recursos y grupos de apoyo.
Volver arriba
Cuidados de seguimiento
Los cuidados de seguimiento después del
tratamiento de cáncer colorrectal son importantes. Aun
cuando parezca que el cáncer haya sido destruido o
extirpado completamente, la enfermedad a veces
regresa porque quedaron sin detectar células
cancerosas en algún lugar del cuerpo después del
tratamiento. Su doctor observa su recuperación y revisa
que no haya recurrencia (recidiva) del cáncer. Las
visitas regulares al médico aseguran que cualquier
cambio de salud se toma en cuenta y se trata si es necesario.
Los chequeos pueden incluir una exploración física
(que incluye el examen rectal digital), pruebas de
laboratorio (que incluye análisis de sangre oculta en
heces y prueba del antígeno carcinoembrionario),
colonoscopia, rayos X, escanogramas de tomografía
computarizada u otras pruebas.
Si se presenta algún problema de salud entre visitas
programadas al doctor, usted deberá ponerse en
contacto con su doctor.
Quizás usted querrá obtener una copia del folleto del
NCI Siga adelante: la vida después del tratamiento del cáncer el cual responde a preguntas sobre cuidados de
seguimiento y otras inquietudes. En la sección Publicaciones del Instituto Nacional del Cáncer se indica cómo puede usted obtener los folletos del NCI.
Volver arriba
Medicina complementaria
Es natural querer ayudarse a sí mismo a sentirse
mejor. Algunas personas con cáncer dicen que la
medicina complementaria les ayuda a sentirse mejor.
Un enfoque se llama medicina complementaria cuando
se usa junto con el tratamiento convencional. La
acupuntura, terapia de masaje, productos a base de
hierbas, vitaminas o dietas especiales y la meditación
son algunos ejemplos de este tipo de enfoque.
Si está pensando en probar algún tratamiento nuevo,
consulte antes con su médico. Algunas cosas que
parecen seguras, como algunos tés de hierbas, pueden
alterar el funcionamiento del tratamiento convencional.
Estos cambios podrían ser perjudiciales. Y algunos
pueden ser peligrosos aun cuando sean utilizados por sí
solos.
Quizás le sea útil leer la hoja informativa del
Instituto Nacional del Cáncer La medicina complementaria y alternativa en el tratamiento del
cáncer: preguntas y respuestas. En la sección Publicaciones del Instituto Nacional del Cáncer
encontrará información necesaria para obtener
materiales impresos del Instituto Nacional del Cáncer.
Usted puede también pedir materiales al Centro
Nacional para la Medicina Complementaria y
Alternativa, el cual es parte de los Institutos Nacionales
de la Salud. Usted pude comunicarse con el centro al
1–888–644–6226 (voz) o al 1–866–464–3615
(TTY). Además puede visitar su sitio web en:
http://www.nccam.nih.gov.
Antes de decidirse a probar la medicina
complementaria, tal vez usted querrá preguntar a
su doctor lo siguiente:
- ¿Que beneficios puedo esperar de este método?
- ¿Cuáles son los riesgos?
- ¿Superan los beneficios esperados a los
riesgos?
- ¿Cuáles son los efectos secundarios que debo
vigilar?
- ¿Cambiará este método la forma como
funciona mi tratamiento de cáncer? ¿Podría ser
esto perjudicial?
- ¿Se está estudiando este método en algún
estudio clínico?
- ¿Cuánto costará? ¿Cubre mi seguro médico
este tipo de tratamiento?
- ¿Puede darme referencias de un practicante de
medicina complementaria?
|
Volver arriba
Fuentes de apoyo
Vivir con una enfermedad grave como el cáncer
colorrectal no es fácil. Puede ser que usted se preocupe
de atender a su familia, de conservar su trabajo o de
continuar sus actividades diarias. La preocupación de
los tratamientos y del control de los efectos
secundarios, de la estancia en el hospital y de los
gastos médicos es también común. Los doctores,
enfermeras y otros miembros de su equipo de atención
médica pueden responder sus preguntas acerca del
tratamiento, del trabajo o de otras actividades. Reunirse
con un asistente social, con un asesor o un miembro de
la iglesia también puede ayudar si usted quiere hablar
de sus sentimientos o preocupaciones. Con frecuencia,
los trabajadores sociales pueden sugerir recursos para
obtener ayuda económica, transporte, cuidado en casa
o apoyo emocional.
Los grupos de apoyo también pueden ayudar. En
estos grupos, los pacientes o sus familias se reúnen con
otros pacientes o con sus familias para compartir lo
que han aprendido en cuanto a superar la enfermedad y
los efectos del tratamiento. Los grupos pueden ofrecer
apoyo en persona, por teléfono o en Internet. Tal vez
usted querrá hablar con un miembro de su equipo de
atención médica sobre cómo encontrar un grupo de
apoyo.
Los especialistas en información de cáncer en el
teléfono 1–800–422–6237 pueden ayudarle a localizar
programas, servicios y publicaciones. Para obtener una
lista de organizaciones que ofrecen apoyo, tal vez usted
querrá pedir la hoja informativa Organizaciones
nacionales que brindan servicios a las personas con
cáncer y a sus familias.
Volver arriba
La promesa de la investigación del cáncer
Médicos en todo el país llevan a cabo muchos tipos
de estudios clínicos (estudios de investigación en los
cuales la gente participa voluntariamente). Los médicos
estudian formas nuevas de prevenir, detectar y tratar el
cáncer colorrectal.
Los estudios clínicos están diseñados para responder
preguntas importantes y para saber si el nuevo enfoque
es seguro y efectivo. La investigación ha llevado ya a
importantes adelantos, y los investigadores continúan
buscando métodos más efectivos.
Las personas que participan en estudios clínicos
pueden ser las primeras en beneficiarse si se demuestra
que un enfoque nuevo es efectivo. Y, si los
participantes no se benefician directamente, de todos
modos hacen una contribución importante a la ciencia
médica al ayudar a los médicos a saber más acerca de
la enfermedad y cómo controlarla. Aunque los estudios
clínicos pueden presentar algún riesgo, los
investigadores hacen todo lo posible para proteger a
sus pacientes.
Si usted tiene interés en participar en un estudio
clínico, hable con su médico. Quizás usted querrá leer
Si tiene cáncer...lo que debería saber sobre estudios clínicos, o la hoja informativa del NCI Estudios clínicos: preguntas y respuestas, la cual
describe cómo se llevan a cabo los estudios clínicos y
explica sus posibles beneficios y riesgos.
El sitio web del NCI incluye una sección, en inglés,
sobre estudios clínicos en
http://cancer.gov/clinicaltrials.
Contiene información general sobre
estudios de investigación así como información
detallada sobre estudios específicos que se están
llevando a cabo sobre cáncer colorrectal. El Servicio de
Información sobre el Cáncer en el teléfono
1–800–422–6237 puede responder preguntas y brindar
información sobre los estudios clínicos.
Investigación sobre la prevención
Se está llevando a cabo investigación para probar si
ciertos suplementos dietéticos o fármacos pueden
ayudar a prevenir el cáncer colorrectal. Por ejemplo,
investigadores en todo el país están estudiando la
vitamina D y los suplementos de calcio, selenio y el
fármaco celecoxib en personas que padecen pólipos.
Investigación sobre detección y diagnóstico
Los investigadores están probando nuevas formas de
examinar pólipos y cáncer colorrectal. Investigadores
auspiciados por el NCI están estudiando la
colonoscopia virtual. Esto es un escanograma de
tomografía computarizada del colon que forma
imágenes de rayos X del interior del colon.
Investigación sobre tratamiento
Los investigadores están estudiando la quimioterapia
y la terapia biológica. Ellos están estudiando nuevos
fármacos, nuevas combinaciones y diferentes dosis.
Además, los investigadores están buscando nuevas
formas para disminuir los efectos secundarios del
tratamiento.
Volver arriba
Glosario
Un diccionario de cáncer con más de 4,000 términos
se encuentra en el sitio web del NCI en http://www.cancer.gov/diccionario/.
Acelerador lineal. Máquina que usa electricidad para
formar una corriente de partículas subatómicas de
movimiento rápido. Esto crea radiación de alta energía
que puede usarse para tratar el cáncer. También se
llama linac y acelerador lineal de MeV (acelerador
lineal de megavoltaje).
Acupuntura. Técnica que consiste en insertar agujas
finas por la piel en puntos específicos del cuerpo para
controlar el dolor y otros síntomas. Se considera un
tipo de medicina complementaria y alternativa.
Adenoma. Un tumor no canceroso.
Análisis de sangre oculta en materia fecal (FOBT).
Análisis para detectar sangre en las heces. Se colocan
muestras pequeñas de la deposición en tarjetas
especiales y se envían al médico o a un laboratorio
para su análisis. La sangre en la materia fecal puede ser
un signo de cáncer colorrectal.
Anticuerpo monoclonal. Una sustancia producida en el
laboratorio que puede localizar células cancerosas y
unirse a ellas en cualquier parte del cuerpo en donde se
encuentran. Muchos anticuerpos monoclonales se usan
para detección del cáncer o para terapia; cada uno de
ellos reconoce una proteína diferente en ciertas células
cancerosas. Los anticuerpos monoclonales pueden
usarse solos o para entregar fármacos, toxinas o
material radiactivo directamente a un tumor.
Antígeno carcinoembrionario (CEA). Una sustancia
que se encuentra a veces en cantidades mayores en la
sangre de personas con ciertos cánceres, otras
enfermedades o que fuman. Es un marcador tumoral
para el cáncer colorrectal.
Aparato digestivo. Los órganos que toman los
alimentos y los convierten en productos que el cuerpo
puede usar para mantenerse sano. Los desperdicios que
el cuerpo no puede usar, el cuerpo los elimina en forma
de evacuaciones intestinales. El aparato digestivo
incluye las glándulas salivales, la boca, el esófago, el
estómago, el hígado, el páncreas, la vesícula biliar, los
intestinos delgado y grueso y el recto.
Benigno. Que no es canceroso. Los tumores benignos
pueden crecer, pero no se diseminan a tejidos de otras
partes del cuerpo.
Biopsia. La extracción de células o tejidos para ser
examinados por un patólogo. El patólogo puede
examinar el tejido al microscopio o hacer otras pruebas
a las células o al tejido.
Braquiterapia. Un procedimiento por el cual material
radiactivo sellado en agujas, semillas, cables o
catéteres es colocado directamente dentro o cerca de un
tumor. También se llama radiación interna, radiación
por implante o radioterapia intersticial.
Cáncer. Un término para enfermedades en las que
células anormales se dividen sin control. Las células
cancerosas pueden invadir tejidos cercanos y pueden
diseminarse a otras partes del cuerpo por medio del
torrente sanguíneo y del sistema linfático.
Cáncer colorrectal. Cáncer que se presenta en el colon
(intestino grueso) o el recto (las últimas pulgadas del
intestino grueso antes del ano).
Cáncer de colon hereditario no polipósico (HNPCC).
Un trastorno heredado en el cual los individuos
afectados tienen una probabilidad mayor de lo normal
de padecer cáncer de colon y ciertos otros tipos de
cáncer, a menudo antes de los 50 años de edad.
También se llama síndrome de Lynch.
Cáncer recurrente. Cáncer que ha vuelto a presentarse
después de un tiempo en el cual no podía ser detectado.
El cáncer puede volver al mismo lugar del tumor
original (primario) o a otra parte del cuerpo. También
se llama recidiva.
Carcinoma in situ. Cáncer que comprende sólo las
células en donde empezó y que no se ha diseminado a
tejidos cercanos.
Celecoxib. Un fármaco que reduce el dolor. El
celecoxib pertenece a la familia de los fármacos que se
llaman agentes antiinflamatorios no esteroides. Se
estudia para la prevención del cáncer.
Cirugía. Procedimiento para extirpar o reparar una
parte del cuerpo, o para determinar si está presente una
enfermedad. Una operación.
Cirujano. Médico que extirpa o repara una parte del
cuerpo del paciente mediante una operación.
Colitis ulcerosa. Inflamación crónica del colon que
produce úlceras en su revestimiento. Esta afección está
caracterizada por dolor abdominal, calambres y
descargas de pus, sangre y moco del intestino.
Colonoscopia. El examen del interior del colon usando
un tubo luminoso, delgado, (llamado colonoscopio)
que se inserta en el recto. Se pueden extraer muestras
de tejido para examinarlas al microscopio.
Colonoscopia virtual. Método en estudio para
examinar el colon por medio de una serie de
radiografías (llamado exploración por tomografía
computarizada, TC). Una computadora potente
reconstruye las imágenes en segunda y tercera
dimensión (2-D y 3-D) de las superficies interiores del
colon captadas por esas radiografías. Las imágenes
pueden guardarse, manipularse en ángulos de mejor
observación y examinarse después del procedimiento,
aun años después. También se llama colografía de
tomografía computarizada.
Colonoscopio. Un tubo luminoso, delgado, que se usa
para examinar el interior del colon.
Colostomía. Abertura que se practica en el colon desde
afuera del cuerpo. Una colostomía proporciona una
nueva ruta para que el material de desecho abandone el
cuerpo una vez que se extirpó una parte del colon.
Ecografía endorrectal (EER). Procedimiento en el
cual se inserta en el recto una sonda que emite ondas
sonoras de alta energía. Las ondas sonoras rebotan en
tejidos u órganos internos y producen ecos. Los ecos
forman una imagen del tejido del cuerpo que se llama
ecografía. La ecografía endorrectal se usa para buscar
tejidos anormales en el recto y en las estructuras
cercanas, incluso en la próstata.
Efectos secundarios. Problemas que se presentan
cuando un tratamiento afecta tejidos u órganos sanos.
Algunos efectos secundarios comunes del tratamiento
de cáncer son fatiga, dolor, náuseas, vómitos,
disminución del número de glóbulos de la sangre,
pérdida del pelo y llagas en la boca.
Enema de bario con doble contraste. Procedimiento
en el cual se toman radiografías del colon y del recto
después de que se coloca en el recto un líquido que
contiene bario. El bario es un compuesto metálico de
color blanco plateado que hace resaltar las imágenes
del colon y del recto en una radiografía y ayuda a
mostrar las anomalías. Se introduce aire en el recto y el
colon para mejorar aún más la radiografía.
Enfermedad de Crohn. Inflamación crónica del tubo
digestivo, con mayor frecuencia del intestino delgado y
del colon. La enfermedad de Crohn aumenta el riesgo
de padecer cáncer de colon.
Escanograma de tomografía computarizada (TC).
Serie de imágenes detalladas de áreas internas del
cuerpo captadas desde ángulos diferentes. Las
imágenes son creadas por una computadora conectada
a una máquina de rayos X. También se llama
exploración por tomografía axial computarizada y
exploración por TAC.
Estoma. Abertura creada mediante cirugía desde un
área del interior del cuerpo hasta el exterior.
Estudio clínico. Tipo de estudio de investigación que
comprueba si enfoques médicos nuevos funcionan bien
en las personas. Estos estudios prueban nuevos
métodos de detección, prevención, diagnóstico o
tratamiento de una enfermedad. También se llama
ensayo clínico.
Examen rectal digital (DRE). Un examen en el que el
médico inserta un dedo enguantado y lubricado en el
recto para sentir formaciones anormales.
Factor de riesgo. Cualquier cosa que puede aumentar
la probabilidad de padecer una enfermedad. Algunos
ejemplos de factores de riesgo para el cáncer son los
antecedentes familiares de ciertos cánceres, el uso de
productos de tabaco, ciertos alimentos, la exposición a
la radiación o a otras causas de cáncer y ciertos
cambios genéticos.
Fibra. Partes de las frutas, verduras, legumbres y
granos integrales que no pueden digerirse. La fibra de
los alimentos puede ayudar a prevenir el cáncer.
Folato. Una vitamina del complejo B que está siendo
estudiada en la prevención del cáncer. También se
llama ácido fólico.
Ganglio linfático. Masa redondeada de tejido linfático
rodeada por una cápsula de tejido conjuntivo. Los
ganglios linfáticos filtran la linfa (líquido linfático) y
almacenan los linfocitos (glóbulos blancos). Se
localizan a lo largo de los vasos linfáticos. También se
llaman glándulas linfáticas.
Gastroenterólogo. Un médico que se especializa en
diagnosticar y tratar trastornos del aparato digestivo.
Gen. La unidad funcional y física de la herencia que se
pasa de padres a hijos. Los genes son partes de ADN y
la mayoría contienen la información para producir una
proteína específica.
Hemorroides. Vasos sanguíneos agrandados o
inflamados que, por lo general, se localizan cerca del
ano o del recto.
Imágenes de resonancia magnética (IRM). Un
procedimiento en el que se usan ondas de radio y un
magneto potente conectado a una computadora para
crear imágenes detalladas de áreas internas del cuerpo.
Estas imágenes pueden mostrar la diferencia entre el
tejido normal y el tejido enfermo. Las IRM producen
mejores imágenes de órganos y tejido blando que otras
técnicas de escanogramas, tales como la tomografía
computarizada (TC) o los rayos X. Las imágenes de
resonancia magnética son especialmente útiles para
producir imágenes del cerebro, de la espina dorsal, del
tejido blando de las articulaciones y del interior de los
huesos. También se llaman imágenes por resonancia
magnética nuclear.
Infección. Invasión y multiplicación de gérmenes en el
cuerpo. Las infecciones se pueden presentar en
cualquier parte del cuerpo y pueden diseminarse a todo
el cuerpo. Los gérmenes pueden ser bacterias, virus,
levaduras u hongos. Según donde se presenta la
infección, pueden causar fiebre y otros problemas.
Cuando el sistema natural de defensa del cuerpo es
fuerte, a menudo puede luchar contra los gérmenes y
prevenir la infección. Algunos tratamientos del cáncer
pueden debilitar el sistema natural de defensa.
Inflamación. Enrojecimiento, hinchazón, dolor o
sensación de calor en un área del cuerpo. Es una
reacción del cuerpo para protegerse de lesiones,
enfermedades o irritación de los tejidos.
Intestino delgado. La parte del tubo digestivo que se
localiza entre el estómago y el intestino grueso.
Intestino grueso. El órgano largo, en forma de tubo,
que está conectado al intestino delgado y al recto. El
intestino grueso extrae el agua y algunos nutrientes y
electrolitos del alimento digerido. El material que
queda, el desecho sólido o materia fecal, se mueve por
el colon al recto y sale del cuerpo por el ano. También
se llama colon.
Laparoscopia. Procedimiento en el que se inserta un
tubo delgado, luminoso (llamado laparoscopio), a
través de la pared abdominal, para examinar el interior
del abdomen y extraer muestras de tejido.
Laparoscopio. Un tubo delgado, luminoso, que se usa
para ver los tejidos y órganos dentro del abdomen.
Maligno. Canceroso. Los tumores malignos pueden
invadir y destruir los tejidos cercanos y diseminarse a
otras partes del cuerpo.
Médico oncólogo. Médico que se especializa en el
diagnóstico y el tratamiento del cáncer mediante
quimioterapia, terapia hormonal y terapia biológica. A
menudo, un médico oncólogo es el proveedor principal
de atención médica de alguien que padece cáncer. Un
médico oncólogo también brinda apoyo terapéutico y
puede coordinar el tratamiento indicado por otros
especialistas.
Metástasis. Diseminación del cáncer de una parte del
cuerpo a otra. Un tumor formado por células que se
han diseminado se llama "tumor metastático" o
"metástasis". El tumor metastático contiene células que
son como las del tumor original (primario).
Metastático. Relacionado con la metástasis, que es la
diseminación del cáncer de una parte del cuerpo a otra.
Oncólogo radiólogo. Médico que se especializa en el
uso de radiación para tratar el cáncer.
Patólogo. Médico que identifica las enfermedades por
medio del estudio de las células o tejidos al
microscopio.
Polipectomía. Cirugía para extraer un pólipo.
Pólipo. Protuberancia en una membrana mucosa.
Poliposis adenomatosa familiar. Afección hereditaria
en la cual se forman numerosos pólipos
(protuberancias de las membranas mucosas) en las
paredes interiores del colon y el recto. Aumenta el
riesgo de padecer cáncer colorrectal. También se llama
poliposis familiar.
Prueba genética. Análisis del ADN para identificar
una alteración genética que podría indicar un mayor
riesgo de padecer una enfermedad o trastorno
específico.
Quimioterapia. Tratamiento con fármacos que
destruyen células cancerosas.
Radiación externa. Radioterapia que usa una máquina
para enfocar rayos de alta energía en el cáncer.
También se llama radiación de haz externo.
Radiación interna. Un procedimiento en el que
material radiactivo sellado en agujas, semillas, cables o
catéteres se coloca directamente en el tumor o cerca de
éste. También se llama braquiterapia, radiación con
implante o radioterapia intersticial.
Radiactivo. Que emite radiación.
Radioterapia. Uso de radiación de alta energía
procedente de rayos X, rayos gamma, neutrones y de
otras fuentes para destruir las células cancerosas y
reducir tumores. La radiación puede proceder de una
máquina fuera del cuerpo (radioterapia de haz externo)
o puede venir de material radiactivo colocado en el
cuerpo cerca de las células cancerosas (radioterapia
interna, radiación por implante o braquiterapia). La
radioterapia sistémica emplea una sustancia radiactiva,
como un anticuerpo monoclonal radiomarcado, que
circula por todo el cuerpo.
Radioterapia intraoperatoria. Tratamiento de
radiación enfocada directamente en el tumor durante la
cirugía.
Rayos X. Un tipo de radiación de alta energía. En dosis
bajas, los rayos X se usan para diagnosticar
enfermedades al producir imágenes del interior del
cuerpo. En dosis elevadas, los rayos X se usan para
tratar el cáncer.
Recidiva. El cáncer que ha regresado después de un
período de tiempo durante el cual el cáncer no podía
ser detectado. El cáncer puede regresar al mismo lugar
del tumor original (primario) o a otro lugar en el
cuerpo. También se llama cáncer recurrente.
Selenio. Mineral alimentario esencial.
Sigmoideo. Que tiene la forma de la letra griega
sigma).
Sigmoidoscopia. Inspección del colon inferior usando
un tubo luminoso, delgado, llamado sigmoidoscopio.
Muestras de tejido o de células pueden recolectarse
para examinarse al microscopio. También se llama
proctosigmoidoscopia.
Sigmoidoscopio. Un tubo luminoso, delgado, que se
usa para examinar el interior del colon.
Sistema linfático. Tejidos y órganos que producen,
almacenan y transportan los glóbulos blancos que
combaten las infecciones y otras enfermedades. El
sistema incluye la médula ósea, el bazo, el timo, los
ganglios linfáticos y los vasos linfáticos (red de tubos
delgados que transportan la linfa y los glóbulos
blancos). Los vasos linfáticos se ramifican, como los
vasos sanguíneos, por todos los tejidos del cuerpo.
Terapeuta enterostomal. Profesional médico
capacitado para atender a personas con estomas, como
colostomías o urostomías.
Terapia biológica. Tratamiento para estimular o
restaurar la capacidad del sistema inmunitario para
combatir el cáncer, las infecciones y otras
enfermedades. También se usa para reducir los efectos
secundarios que pueden ser causados por algunos
tratamientos contra el cáncer. También se conoce como
inmunoterapia, bioterapia o terapia modificadora de la
respuesta biológica.
Terapia local. Tratamiento que afecta las células de un
tumor y el área cercana al mismo.
Terapia sistémica. Tratamiento en el que se usan
sustancias que viajan por el torrente sanguíneo y llegan
hasta las células de todo el cuerpo y las afectan.
Tumor. Una masa anormal de tejido que resulta
cuando las células se multiplican más de lo debido o
no mueren cuando deberían morir. Los tumores pueden
ser benignos (no cancerosos) o malignos (cancerosos).
También se llama neoplasma.
Volver arriba
Recursos informativos del Instituto Nacional del Cáncer
Tal vez usted desea más información para usted,
para su familia y para su médico. Los siguientes
servicios del Instituto Nacional del Cáncer (NCI) están
a su disposición para ayudarle:
Teléfono
El Servicio de Información sobre el Cáncer (CIS),
un programa del Instituto Nacional del Cáncer,
proporciona información precisa, actual, sobre el
cáncer a pacientes y a sus familias, a profesionales
médicos y al público en general. Especialistas en
información de cáncer explican la información
científica más reciente en un lenguaje fácil de entender
y responden en inglés y español. Las llamadas al
Servicio de Información sobre el Cáncer son
confidenciales y gratuitas.
| Teléfono: | 1–800–422–6237 (1–800–4–CANCER) |
| TTY: | 1-800-332-8615 |
Internet
El portal del Instituto Nacional del Cáncer
proporciona información de numerosas fuentes del
NCI. Ofrece información actual sobre prevención,
exámenes selectivos de detección, diagnóstico,
tratamiento, genética del cáncer, cuidados médicos de
apoyo y sobre estudios clínicos en curso. También
proporciona información acerca de programas de
investigación del Instituto Nacional del Cáncer y
oportunidades de financiamiento, estadísticas del
cáncer y sobre el Instituto mismo.
Volver arriba
Publicaciones del Instituto Nacional del Cáncer
El NCI proporciona información acerca del cáncer,
incluyendo los folletos y las hojas informativas
mencionadas en este folleto. Muchas de las
publicaciones están disponibles tanto en inglés como
en español.
Usted puede pedir las publicaciones por teléfono,
Internet o correo. También puede leerlas e imprimirlas
en línea.
- Por teléfono: Las personas en Estados Unidos y
sus territorios pueden pedir éstas y otras
publicaciones del NCI al llamar al Servicio de
Información sobre el Cáncer al 1–800–422–6237
(1–800–4–CANCER).
- Por Internet: Muchas de las publicaciones del
NCI pueden verse, bajarse y pedirse en
http://www.cancer.gov/publications en Internet.
Las personas en Estados Unidos y sus territorios
pueden usar este sitio de Internet para pedir copias
impresas. Este sitio de Internet también explica
cómo las personas fuera de Estados Unidos pueden
hacer sus pedidos de folletos del NCI por correo o
por fax.
- Por correo: Las publicaciones del Instituto Nacional
del Cáncer pueden pedirse escribiendo a la siguiente
dirección:
Publications Ordering Service
National Cancer Institute
Suite 3035A
6116 Executive Boulevard, MSC 8322
Bethesda, MD 20892–8322
Folletos acerca del tratamiento del cáncer
- Tratamiento y cuidados médicos de apoyo
Folletos para vivir con cáncer
Estudios clínicos
Medicina complementaria
Volver arriba
|