Introducción
El cérvix
¿Qué es el cáncer?
Condiciones precancerosas y cáncer de cérvix
Detección temprana
Síntomas
Diagnóstico
Tratamiento de condiciones precancerosas
Estadificación
Obtención de una segunda opinión
Preparación para el tratamiento
Métodos de tratamiento
Estudios clínicos
Efectos secundarios del tratamiento
Cirugía
Radioterapia
Quimioterapia
Terapia biológica
Nutrición para pacientes con cáncer
Cuidado de seguimiento
Apoyo a las pacientes con cáncer
Lo que reserva el futuro
Causa y prevención
Glosario
Recursos informativos del Instituto Nacional del Cáncer
Folletos del Instituto Nacional del Cáncer
Introducción
Cada año, cerca de 15 000 mujeres en los Estados Unidos reciben la noticia
de que tienen cáncer*
del cuello del útero
o cérvix.
Este folleto del Instituto Nacional del Cáncer (NCI) (NIH Publication No. 01-2047) le ofrece
información importante acerca del cáncer de cérvix y sobre
algunas condiciones que pueden llevar a esta enfermedad. Usted podrá
leer sobre la prevención, síntomas, diagnóstico y
tratamiento. Este folleto contiene también información para
ayudarle a sobrellevar el cáncer de cérvix, en caso de que usted
o alguien a quien usted conoce lo padezca.
Otros folletos del NCI se encuentran en la sección de
Folletos del Instituto Nacional del Cáncer. Aunque la
información contenida en este folleto no puede responder todas las
preguntas que usted podrá tener acerca del cáncer de
cérvix, y no puede reemplazar lo que usted pueda hablar con los
médicos, con el personal de enfermería y con otros miembros del
equipo médico, sí esperamos que le será de ayuda cuando
hable con ellos.
*Las palabras que pudieran ser nuevas para el lector están impresas en
cursiva. Las definiciones de estas palabras y de otros términos
relacionados con el cáncer de cérvix están incluidas en el
Glosario.
 Volver Arriba Volver Arriba
El cérvix
El cérvix o cuello
uterino es la parte inferior, estrecha, del
útero. El útero es un órgano hueco,
en forma de pera, que está ubicado en la parte baja del
abdomen de la mujer, entre la
vejiga y el
recto. El cérvix forma un canal que desemboca en
la vagina,
la cual conduce al exterior del cuerpo.
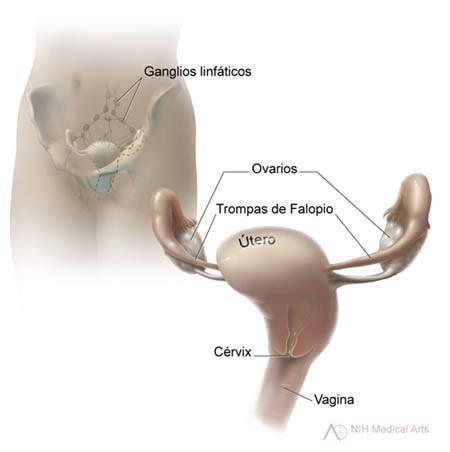
|
Esta ilustración muestra el útero, el cérvix o cuello
uterino y otras partes del
sistema reproductor
de la mujer.
|
|
 Volver Arriba Volver Arriba
¿Qué es el cáncer?
El cáncer se refiere a un grupo de más de 100 enfermedades
diferentes. Todas ellas afectan la unidad básica del cuerpo: la célula. El
cáncer ocurre cuando las células se vuelven anormales y se dividen sin control
y sin orden.
Como todos los otros órganos del cuerpo, el cérvix está compuesto de muchos
tipos de células. Normalmente, las células se dividen para producir más células
sólo cuando el cuerpo las necesita. Este proceso ordenado nos ayuda a
mantenernos sanos.
Si las células continúan dividiéndose cuando no se
necesitan células nuevas, se forma una masa de tejido. Esta masa de
tejido extra, a lo que se llama un crecimiento o tumor, puede ser
benigna o maligna.
Los tumores benignos no
son cancerosos. Generalmente se pueden
operar y, en la mayoría de los casos, no vuelven a aparecer. Pero, lo más importante es que las células
de los tumores benignos no se diseminan a otras partes del cuerpo. Los tumores benignos no son una amenaza para
la vida. Los pólipos, quistes y
verrugas genitales son tipos de crecimientos benignos del cuello uterino o
cérvix.
Los tumores malignos son cancerosos.
Las células cancerosas pueden invadir y dañar tejidos y órganos que
estén cerca del tumor. Las células cancerosas pueden también desprenderse de un
tumor maligno y entrar en el torrente de la sangre o en el
sistema linfático.
Así es como el cáncer de
cérvix puede diseminarse a otras partes del cuerpo, como a los ganglios
linfáticos, al recto, a la vejiga, a los huesos de la columna vertebral o a los
pulmones. Cuando el cáncer se disemina,
se le llama metástasis.
El cáncer del cuello uterino también se conoce como cáncer cervical. Como sucede con la mayoría de los cánceres,
se les da el nombre por la parte del cuerpo en donde empiezan. Los cánceres de cérvix o cuello del útero
también se llaman de acuerdo al tipo de células en donde empezaron.
La mayoría de los cánceres del cuello del
útero son carcinomas de células escamosas.
Las células escamosas son delgadas, planas, y forman la
superficie del cuello uterino.
Cuando el cáncer se disemina a otra parte del cuerpo, el tumor nuevo tiene
la misma clase de células anormales y el mismo nombre que el cáncer original
(primario). Por ejemplo, si el cáncer
cervical se disemina a los huesos, las células cancerosas en los huesos son
células cancerosas del cérvix. La
enfermedad se llama cáncer cervical metastático (no es cáncer óseo).
NOTA:
El cáncer de cérvix o cuello uterino es diferente del cáncer que
empieza en otras partes del útero y requiere un tratamiento diferente.
El tipo más común de cáncer de útero empieza
en el endometrio, el revestimiento de este órgano (matriz).
Si necesita información sobre cáncer de
endometrio o cáncer de útero, usted puede llamar al
Servicio de Información sobre el Cáncer
al teléfono 1-800-4-CANCER.
 Volver Arriba Volver Arriba
Condiciones precancerosas y cáncer de cérvix
Las células de la superficie del cérvix o cuello del útero algunas veces
parecen anormales pero no cancerosas.
Los científicos creen que algunos cambios anormales en las células del
cérvix son el primer paso en una serie de cambios lentos que pueden conducir al
cáncer años más tarde. Es decir,
algunos cambios anormales son precancerosos; pueden convertirse en
cancerosos con el tiempo.
Al pasar de los años, los médicos han usado términos diferentes para
referirse a cambios anormales en las células de la superficie del cuello
uterino. Un término que se usa ahora es
el de lesión intraepitelial escamosa, SIL en inglés. (La
palabra lesión se refiere a un área de tejido anormal; intraepitelial significa que las células
anormales están presentes sólo en la capa superficial de células).
Los cambios en estas células se pueden
dividir en dos categorías:
Lesión intraepitelial
escamosa de bajo grado se refiere a cambios precoces en el tamaño, forma y
número de células que forman la superficie del cérvix.
Algunas lesiones de bajo grado desaparecen
por sí mismas. Sin embargo, con el
tiempo, otras lesiones pueden crecer o hacerse más anormales y formar una
lesión de alto grado. Las lesiones precancerosas de bajo grado también se
llaman displasia leve o neoplasia intraepitelial cervical l (CIN
1, en inglés). Tales cambios precoces
en el cérvix ocurren con más frecuencia en mujeres de 25 a 35 años de edad pero
pueden aparecer también en otros grupos de edad.
Lesión intraepitelial
escamosa de alto grado significa que hay un gran número de células
precancerosas que se ven muy diferentes de las células normales.
Del mismo modo que las lesiones
intraepiteliales escamosas de bajo grado, estos cambios precancerosos
comprenden sólo células en la superficie del cuello del útero.
Estas células no se harán cancerosas y no
invadirán las capas más profundas del cérvix por muchos meses, tal vez
años. A las lesiones de alto grado
también se les conoce como displasia moderada o severa, CIN 2 ó 3, o bien carcinoma
in situ. Estas lesiones se
presentan con más frecuencia en mujeres de 30 a 40 años de edad pero pueden
aparecer también en otros grupos de edad.
Si las células anormales
se diseminan con más profundidad dentro del cérvix o a otros tejidos u órganos,
la enfermedad se llama entonces cáncer cervical o cáncer cervical invasor.
Esto ocurre con más frecuencia en mujeres de
más de 40 años de edad.
 Volver Arriba Volver Arriba
Detección temprana
Si todas las mujeres tuvieran exámenes de la pelvis y pruebas de Pap, (abreviación de Papanicolaou) con regularidad, la
mayoría de las condiciones precancerosas se detectarían y tratarían antes de
que se volvieran cancerosas. De esa
forma, se podría prevenir la mayoría de los cánceres invasores. Cualquier cáncer invasor que se presenta
ahora, habría sido encontrado en una etapa temprana, curable.
En un examen de la pelvis, el médico examina el útero, la vagina, los ovarios, las trompas de Falopio, la vejiga y el recto.
El médico palpa estos órganos buscando
cualquier anormalidad en su forma o tamaño.
Se usa un espéculo para
ensanchar la vagina, para que el médico pueda ver la parte superior de la
vagina y el cuello del útero o cérvix.
La prueba de Papanicolaou es una prueba sencilla, sin dolor, para detectar
células anormales en el cérvix o en su derredor.
La mujer deberá presentarse para esta prueba cuando no esté
menstruando; el mejor tiempo para hacerlo es de 10 a 20 días después del primer
día de su período menstrual. Dos días
antes de la prueba de Pap, ella deberá evitar hacerse lavados vaginales o usar
espumas, cremas o lubricantes espermicidas, o medicamentos para la vagina (a
excepción de lo que ordene el médico), lo cual podría lavar u ocultar cualquier
célula anormal.
Una prueba de Pap se puede hacer en el consultorio del médico o en una
clínica de salud. Se usa un raspador de
madera (espátula) y un cepillo pequeño para recoger una muestra de células del
cuello del útero y de la parte superior de la vagina.
Las células se colocan en un portaobjetos de vidrio que se envía
al laboratorio médico para su examen.
La forma como se reportan los resultados de la prueba de Pap está
cambiando. El método más nuevo es el
Sistema Bethesda. Los cambios se
describen como lesión intraepitelial escamosa de bajo grado o de alto
grado. Muchos médicos piensan que el
Sistema Bethesda proporciona información más útil que el sistema anterior, el
cual usa números que van de clase 1 a clase 5. (En la clase 1, las células en
la muestra son normales, mientras que la clase 5 se refiere a cáncer
invasor). Las mujeres deben pedir al
médico que les explique el sistema usado en su prueba de Pap.
Las mujeres deben hacerse exámenes con regularidad, incluyendo un examen de
la pelvis y una prueba de Pap, si son activas sexualmente o lo han sido, o si
tienen 18 años o más. Las que tengan un
riesgo mayor de desarrollar cáncer del cuello del útero deben tener cuidado
especial en seguir la recomendación de su médico en cuanto a los exámenes.
(Para el tratado de los factores de
riesgo del cáncer de cérvix, vea la sección de Causa y Prevención). Las
mujeres a quienes se les haya practicado una histerectomía (cirugía para extraer el útero, incluyendo el cérvix)
deben pedir el consejo del médico acerca de los exámenes pélvicos y las pruebas
de Papanicolaou.
 Volver Arriba Volver Arriba
Síntomas
Los cambios precancerosos del cuello del útero o cérvix generalmente no
causan dolor. De hecho, generalmente no
causan síntoma alguno y no se detectan al menos que la mujer tenga un examen
pélvico y una prueba de Pap.
Los síntomas generalmente no aparecen hasta que las células cervicales
anormales se vuelven cancerosas e invaden el tejido cercano. Cuando esto sucede, el síntoma más común es
un sangrado anormal. El sangrado puede
comenzar y detenerse entre períodos menstruales regulares o puede ocurrir
después de relaciones sexuales, de lavado vaginal o de un examen pélvico. El sangrado menstrual puede durar más tiempo
y ser más abundante que de costumbre.
El sangrado después de la menopausia
también puede ser un síntoma de cáncer cervical. Una mayor secreción vaginal puede ser otro síntoma de cáncer
cervical.
Estos síntomas pueden ser causados por cáncer o por otros problemas de
salud. Sólo un médico puede
determinarlo con seguridad. Es
importante que la mujer vea al médico si ella tiene alguno de estos síntomas.
 Volver Arriba Volver Arriba
Diagnóstico
El examen pélvico y la prueba de Pap permiten al médico detectar los
cambios anormales en el cérvix. Si
estos exámenes muestran que hay presente una infección, el médico trata la
infección y después de un tiempo repite la prueba de Pap. Si el examen o la prueba de Pap sugieren
algo más que una infección, el médico puede repetir la prueba de Pap y hacer
otras pruebas para encontrar el problema.
La colposcopia es un método usado
ampliamente para examinar el cuello del útero para áreas anormales. El médico aplica una solución como de
vinagre al cérvix y luego usa un instrumento que parece un microscopio (llamado
colposcopio) para mirar de cerca el cérvix.
El médico puede entonces cubrir el cuello uterino con una capa de
solución de yodo (un procedimiento que se llama prueba de Schiller). Las
células sanas adquieren un color café; las células anormales adquieren un color
blanco o amarillo. Estos procedimientos
pueden hacerse en el consultorio del médico.
Es posible que el médico quite una pequeña cantidad de tejido cervical para
que sea examinado por un patólogo. Este procedimiento se llama biopsia. En un tipo de biopsia, el médico usa un instrumento para
desprender muestras pequeñas de tejido cervical. Otro método usado para obtener una biopsia se llama procedimiento
de escisión electroquirúrgica con asa (LEEP en inglés). En este procedimiento, el médico usa un aro
de alambre eléctrico para rebanar un pedazo delgado y redondo de tejido. Estos tipos de biopsias se pueden hacer en
el consultorio del médico usando anestesia
local.
El médico podría revisar también, dentro de la abertura del cérvix, un área
que no se puede ver durante la colposcopia.
En un procedimiento llamado curetaje
endocervical (ECC en inglés), el médico usa una cureta (un instrumento
pequeño en forma de cuchara) para raspar el tejido dentro de la abertura cervical.
Estos procedimientos para remover tejido pueden causar algo de sangrado u
otra secreción. Sin embargo, la
curación ocurre generalmente pronto.
Algunas mujeres también experimentan con frecuencia algo de dolor
semejante a los calambres menstruales, lo cual se puede aliviar con
medicamentos.
Estas pruebas pueden no mostrar con seguridad si las células anormales se
encuentran sólo en la superficie del cérvix.
En ese caso, el médico removerá entonces una muestra más grande de
tejido en forma de cono. Este
procedimiento, llamado conización o
biopsia de cono, permite que el patólogo vea si las células anormales han
invadido el tejido bajo la superficie del cérvix. La conización también se puede usar como tratamiento para una
lesión precancerosa si se puede quitar toda el área anormal. Este procedimiento requiere ya sea de
anestesia local o general y se puede hacer en el consultorio del médico o en el
hospital.
En unos pocos casos, es posible que no esté claro si una prueba anormal de
Pap o los síntomas de una mujer son causados por problemas en
el cérvix o en el endometrio (el revestimiento del
útero). En esta situación, el médico
puede hacer una dilatación y curetaje. El médico extiende la abertura del cérvix y
usa una cureta para raspar tejido del revestimiento del útero así como del
canal cervical. Como la conización,
este procedimiento requiere de anestesia local o general y puede hacerse en el
consultorio del médico o en el hospital.
 Volver Arriba Volver Arriba
Tratamiento de condiciones precancerosas
El tratamiento de una lesión precancerosa de cérvix depende de varios
factores; es decir, de si la lesión es
de bajo o de alto grado, si la mujer desea tener hijos en el futuro, de la edad
y salud general de la mujer, y de la preferencia de la mujer y de su
médico. Una mujer con una lesión de
bajo grado puede no necesitar un tratamiento en el futuro, especialmente si el
área anormal fue removida completamente durante la biopsia, pero ella debe
hacerse pruebas de Pap y exámenes pélvicos con regularidad. Cuando una lesión precancerosa requiere de
tratamiento, el médico puede usar criocirugía
(congelamiento), cauterización
(llamada también diatermia, por el uso de calor), o cirugía con
rayo láser para destruir el área
anormal sin dañar el tejido sano del derredor.
El médico puede también remover el tejido anormal por medio de escisión
electroquirúrgica con asa o de conización.
El tratamiento de lesiones precancerosas puede causar calambres u otro
dolor, sangrado o una secreción acuosa.
En algunos casos, la mujer puede tener una histerectomía, especialmente si
se encuentran células anormales dentro de la abertura del cérvix. Esta cirugía es más probable que se haga
cuando la mujer no quiera tener hijos en el futuro.
 Volver Arriba Volver Arriba
Estadificación
La selección del tratamiento para cáncer cervical depende del lugar y
tamaño del tumor, de la extensión de la enfermedad, la edad y salud en general
de la mujer, y de otros factores. La estadificación (estadios, fases o etapas
de una enfermedad) es un intento cuidadoso de descubrir si el cáncer se ha
diseminado y, si es así, cuáles son las partes del cuerpo afectadas. Generalmente se hacen pruebas de sangre y de
orina. El médico puede también hacer un
examen pélvico detallado en la sala de operaciones con la paciente bajo
anestesia. Durante este examen, el
médico puede hacer los procedimientos llamados cistoscopia y proctosigmoidoscopia. En la cistoscopia, el médico ve dentro de la
vejiga con un instrumento delgado, luminoso.
La proctosigmoidoscopia es un procedimiento en el cual un instrumento
luminoso se usa para revisar el recto y la parte inferior del intestino
grueso. Ya que el cáncer cervical puede
diseminarse a la vejiga, al recto, a los ganglios linfáticos o a los pulmones,
el médico puede también ordenar rayos X o pruebas para revisar estas
áreas. Por ejemplo, la mujer puede
tener una serie de rayos X de los riñones y de la vejiga llamada pielografía intravenosa. Es posible que el médico revise también el
intestino y el recto usando un enema de
bario. Para buscar ganglios linfáticos que puedan estar
agrandados porque contienen células cancerosas, el médico puede
ordenar una tomografía
computarizada o una
tomografía axial
computarizada (TAC), la cual es una serie de rayos X puestas en orden por
una computadora para hacer imágenes detalladas de áreas internas del
cuerpo. Otros procedimientos que pueden
usarse para revisar los órganos dentro del cuerpo son la ecografía y el sistema de
imágenes
por resonancia magnética.
 Volver Arriba Volver Arriba
Obtención de una segunda opinión
Antes de empezar el tratamiento, la paciente puede desear que un segundo
patólogo revise el diagnóstico y que otro especialista revise el plan de
tratamiento. Algunas compañías de
seguro requieren una segunda opinión; otras pueden cubrir una segunda opinión
si la paciente la solicita. Se puede
llevar de una a dos semanas para arreglar una segunda opinión. Este corto retraso no reducirá las posibilidades
de que el tratamiento tenga éxito. Hay
varias formas de encontrar a un médico que pueda dar una segunda opinión:
El médico de la paciente
puede sugerir patólogos y especialistas para consultar.
El Servicio de
Información sobre el Cáncer, en el teléfono 1-800-4-CANCER, puede proporcionar
a quienes llaman información sobre establecimientos de tratamiento, incluyendo
centros oncológicos y otros programas apoyados por el Instituto Nacional del
Cáncer.
Las mujeres pueden
obtener los nombres de especialistas de la asociación médica de su localidad,
de un hospital cercano o de una escuela de medicina.
 Volver Arriba Volver Arriba
Preparación para el tratamiento
La mayoría de las mujeres con cáncer cervical quieren saber lo más posible
acerca de su enfermedad y sobre las opciones de tratamiento, para poder tener
una parte activa en las decisiones acerca de su cuidado médico. Los médicos y las otras personas del equipo
médico pueden ayudar a las mujeres al explicarles lo que ellas necesitan saber.
Cuando una persona es diagnosticada con cáncer, la conmoción y el estrés
son las reacciones naturales. Estos sentimientos pueden hacer que sea difícil
para los pacientes pensar en todo lo que quieren preguntar al médico. A menudo, ayuda el hacer una lista de las
preguntas. También, para ayudarse a recordar lo que dice el médico, los
pacientes pueden tomar notas o preguntar si pueden usar una grabadora. Algunas
personas prefieren llevar a un familiar o amigo cuando hablan con el médico,
para que participe en la discusión, para que tome notas o simplemente para que
escuche.
Las pacientes no deberán sentir que necesitan hacer todas sus preguntas o
recordar todas las respuestas al mismo tiempo. Ellas tendrán más oportunidades
para pedir al médico que explique las cosas y para obtener más información.
|
Estas son algunas de las preguntas que una mujer con cáncer
de cérvix podría hacer a su médico antes de
que empiece su tratamiento:
¿En qué etapa se encuentra mi enfermedad?
¿Cuáles son las opciones de mi tratamiento?
¿Cuál me recomienda? ¿Por qué?
¿Cuáles son las
posibilidades de que el tratamiento tenga éxito?
¿Sería adecuado para
mí un estudio clínico?
¿Cuáles son los
riesgos y los efectos secundarios posibles de cada tratamiento?
¿Cuánto tiempo durará el tratamiento?
¿Afectará mis actividades normales?
¿Cuál es el costo probable del tratamiento?
¿Qué sucederá probablemente sin el tratamiento?
¿Con qué frecuencia deberé examinarme?
|
 Volver Arriba Volver Arriba
Métodos de tratamiento
Con mayor frecuencia, el tratamiento para el cáncer de cérvix incluye la cirugía y la radioterapia. Algunas veces
se usa la quimioterapia o la terapia biológica. Las pacientes son tratadas a menudo por un
equipo de especialistas. El equipo
puede incluir a oncólogos ginecólogos
y oncólogos radiólogos. Los médicos pueden decidirse a usar un
método de tratamiento o una combinación de métodos. Algunas pacientes toman parte en estudios clínicos (estudios de
investigación) que usan nuevos métodos de tratamiento. Tales estudios están diseñados para mejorar el
tratamiento del cáncer. Hay más información disponible en la sección sobre
Estudios clínicos.
La cirugía es una terapia
local para remover tejido anormal en el cérvix o cerca de él. Si el cáncer está sólo en la superficie del
cuello uterino, el médico puede destruir las células cancerosas en forma
semejante a los métodos usados para tratar lesiones precancerosas. Si la enfermedad ha invadido capas más
profundas del cérvix pero no se ha diseminado más allá del cérvix, el médico
puede llevar a cabo una operación para extirpar el tumor pero dejar el útero y
los ovarios. En otros casos, sin
embargo, una mujer puede necesitar que se le haga una histerectomía o puede
escoger tener esta operación, especialmente si tiene planes de ya no tener
hijos. En este procedimiento, el médico
remueve todo el útero, incluyendo el cérvix; algunas veces también se remueven
los ovarios y las trompas de Falopio.
Además, el médico puede remover los ganglios linfáticos que están cerca del
útero para saber si el cáncer se ha extendido a estos órganos.
|
Estas son algunas de las preguntas que una mujer querrá hacer al médico
antes de la cirugía:
¿Qué tipo de operación me harán?
¿Cómo me voy a sentir
después de la operación?
Si tengo dolor, ¿cómo me va a ayudar usted?
¿Cuándo podré
regresar a mis actividades normales?
¿Cómo afectará este tratamiento mi vida
sexual?
|
La terapia con radiación (también
llamada radioterapia) usa rayos de alta energía para dañar las células
cancerosas y detener su crecimiento. Como
la cirugía, la radioterapia es terapia local; la radiación puede afectar
células cancerosas sólo en el área tratada.
La radiación puede proceder de una máquina grande (radiación externa) o
de materiales radiactivos colocados directamente dentro del cérvix (radiación
de implante). Algunas pacientes reciben
ambos tipos de radioterapia.
Las mujeres que reciben radioterapia externa van al hospital o clínica cada
día para tratamiento. Generalmente los
tratamientos se administran 5 días a la semana por 5 ó 6 semanas. Al final de ese tiempo, a menudo se aplica
una concentración extra de radiación al sitio del tumor.
Para radiación interna o de implante, se coloca directamente en el cérvix
una cápsula que contiene material radiactivo.
El implante pone cerca del tumor los rayos que destruyen las células
cancerosas, mientras conserva casi todo el tejido sano que está a su
alrededor. Generalmente se deja en el
sitio de uno a tres días y el tratamiento puede ser repetido varias veces
durante el transcurso de 1 a 2 semanas.
La paciente permanece en el hospital mientras los implantes están
colocados.
|
Estas son algunas de las preguntas que una
mujer querrá hacer al médico antes de la radioterapia:
¿Cuál es el objeto de este tratamiento?
¿Cómo se administrará la radiación?
¿Cuánto durará el tratamiento?
¿Cómo me sentiré durante la terapia?
¿Qué puedo hacer para
cuidarme a mí misma durante la terapia?
¿Puedo continuar mis actividades normales?
¿Cómo afectará este tratamiento mi vida
sexual?
|
La quimioterapia es el uso de fármacos para destruir las células
cancerosas. Con más frecuencia, se usa
cuando el cáncer del cuello del útero se ha diseminado a otras partes del
cuerpo. El médico podría usar sólo un
fármaco o una combinación de fármacos.
Los fármacos anticancerosos usados para tratar el cáncer cervical pueden
inyectarse en la vena o pueden tomarse en forma de tabletas por la boca. En cualquier caso, la quimioterapia es un
tratamiento sistémico, lo cual
significa que los fármacos fluyen por el cuerpo en el torrente sanguíneo.
La quimioterapia se administra en ciclos:
un período de tratamiento seguido de un período de recuperación, luego
otro período de tratamiento y así sucesivamente. La mayoría de las pacientes reciben la quimioterapia como
pacientes ambulatorias (en el hospital, en el consultorio del médico o en
casa). Dependiendo del tipo de fármacos
administrados y de la salud general de la mujer; sin embargo, ella podría
necesitar permanecer en el hospital durante su tratamiento.
|
Estas son algunas de las preguntas que una mujer querrá hacer al médico
antes de que empiece la quimioterapia:
¿Cuál es el objeto del tratamiento?
¿Qué fármacos se utilizarán?
¿Tienen los fármacos
efectos secundarios? ¿Qué puedo hacer para aliviarlos?
¿Por cuánto tiempo necesitaré seguir este
tratamiento?
|
La terapia biológica es un tratamiento que usa sustancias para
mejorar la forma en que el sistema inmune del cuerpo combate la
enfermedad. Puede usarse para tratar el
cáncer que se ha diseminado desde el cérvix a otras partes del cuerpo. El interferón
es la forma más común de terapia biológica para esta enfermedad; se puede usar
en combinación con quimioterapia. La
mayoría de las pacientes que reciben interferón son tratadas como pacientes ambulatorias.
 Volver Arriba Volver Arriba
Estudios clínicos
Algunas mujeres con cáncer de cérvix reciben tratamiento en
estudios clínicos.
Los médicos conducen estudios clínicos para determinar si un
tratamiento nuevo es seguro y efectivo,
y para responder cuestiones científicas.
Las mujeres que toman parte en estos estudios pueden ser las primeras en
recibir tratamientos que han mostrado ser prometedores en las investigaciones
de laboratorio. En un estudio clínico,
algunas pacientes reciben el tratamiento experimental mientras otras reciben el
tratamiento estándar. De esta forma,
los médicos pueden comparar terapias diferentes. Las pacientes que toman parte en un estudio hacen una
contribución muy importante a la ciencia médica y pueden tener la primera
oportunidad de beneficiarse con métodos mejores de tratamiento.
En la actualidad, se están llevando a cabo estudios clínicos con
tratamientos nuevos para el cáncer de cérvix. Los médicos están estudiando
nuevos tipos y programas de radioterapia, nuevos fármacos y combinaciones de
estos, así como la forma de combinar varios tipos de tratamiento.
Las mujeres con cáncer de cuello uterino o cérvix tal vez quieran leer el
folleto del Instituto Nacional del Cáncer titulado: La participación en los
estudios clínicos: Lo que los pacientes de cáncer deben saber, el cual
explica los posibles riesgos y beneficios de los estudios clínicos de
tratamiento. Quienes estén interesadas en participar en un estudio clínico
deberán hablar con su médico.
Una forma de aprender acerca de los estudios clínicos es a través de PDQ,
un recurso computarizado desarrollado por el Instituto Nacional del Cáncer.
Este recurso contiene información acerca de los tratamientos para el cáncer y
sobre los estudios clínicos en curso en todo el país. El
Servicio de Información sobre el Cáncer
puede proporcionar información del PDQ para médicos, pacientes
y para el público.
 Volver Arriba Volver Arriba
Efectos secundarios del tratamiento
Es difícil limitar los efectos de la terapia de tal forma que sólo destruya
las células cancerosas. Ya que el
tratamiento también daña células y tejidos sanos, con
frecuencia causa efectos secundarios
no deseados.
Los efectos secundarios del tratamiento del cáncer dependen principalmente
del tipo y extensión del tratamiento.
También, cada paciente reacciona en forma diferente. Los médicos y el personal de enfermería
pueden explicar los efectos secundarios posibles del tratamiento, y pueden
ayudar a aliviar los síntomas que puedan ocurrir durante y después del
tratamiento. Es importante comunicar al
médico si ocurren algunos efectos secundarios.
Los folletos: El tratamiento de radioterapia: Guía para el paciente
durante el tratamiento y La quimioterapia y usted: Una
guía de autoayuda durante el tratamiento del cáncer también
contienen información útil acerca del tratamiento para el cáncer y de cómo
salir adelante cuando los efectos secundarios ocurren.
 Volver Arriba Volver Arriba
Cirugía
Los métodos para remover o destruir cánceres pequeños en la superficie del
cérvix son semejantes a los usados para tratar lesiones precancerosas. El
tratamiento puede causar calambres u otro dolor, sangrado o una secreción
acuosa.
La histerectomía es una cirugía mayor.
Por algunos días después de la operación, la mujer puede sentir dolor en
la parte inferior del abdomen. El
médico puede ordenar medicamentos para controlar el dolor. La mujer puede tener dificultad para orinar
y es posible que necesite que se inserte un catéter
en la vejiga para drenar la orina por algunos días después de la cirugía. Tal vez ella tenga también problemas para
evacuar el intestino en forma normal.
Por un período de tiempo después de la cirugía, las actividades de la
mujer se deberán limitar para dar lugar a la curación. Las actividades normales, incluyendo las
relaciones sexuales, generalmente se pueden reanudar después de 4 a 8 semanas.
Las mujeres a las que se les ha removido el útero ya no tendrán períodos
menstruales. Sin embargo, el deseo
sexual y la capacidad para tener relaciones sexuales generalmente no se afectan
por la histerectomía. Por otra parte,
muchas mujeres pasan por un tiempo difícil emocionalmente después de esta
cirugía. La visión que tiene la mujer
de su propia sexualidad puede cambiar, y ella puede sentir una pérdida
emocional porque ya no puede tener hijos.
En este momento, es importante una pareja que comprenda. Las mujeres querrán discutir estos asuntos
con el médico, el personal de enfermería, la asistente social médica o algún
miembro de su iglesia.
 Volver Arriba Volver Arriba
Radioterapia
Es posible que las pacientes se sientan muy cansadas durante la
radioterapia, especialmente en las últimas semanas del tratamiento. El descanso es importante, pero los médicos
aconsejan generalmente a las pacientes que traten de permanecer tan activas como
sea posible.
Con radiación externa, es común perder el pelo en el área tratada y que la
piel se ponga roja, seca, sensible y que sienta comezón. Es posible que haya un oscurecimiento
permanente o "bronceado" de la piel en el área tratada. Esta área deberá exponerse al aire siempre
que sea posible pero se deberá proteger del sol, y las pacientes deberán evitar
usar ropa que roce el área tratada. Se
mostrará a las pacientes cómo mantener el área limpia. No deberán usar loción
o crema en su piel sin la autorización del médico.
Generalmente se recomienda a las mujeres que no tengan relaciones sexuales
durante la radioterapia o mientras el implante esté colocado. Sin embargo, la mayoría de las mujeres
pueden reanudar sus relaciones sexuales unas semanas después de que termine el
tratamiento. Algunas veces, después del
tratamiento, la vagina se hace más estrecha y menos flexible, y las relaciones
sexuales pueden ser dolorosas. Es
posible que se enseñe a las pacientes a usar un dilatador así como un lubricante a base de agua para ayudar a que
estos problemas sean mínimos.
Las pacientes que reciben radioterapia externa o interna también pueden
tener diarrea y deseos frecuentes e incómodos de orinar. El médico puede dar sugerencias u ordenar
medicamentos para controlar estos problemas.
 Volver Arriba Volver Arriba
Quimioterapia
Los efectos secundarios de la quimioterapia dependen principalmente de los
fármacos y de las dosis que reciba la paciente. Además, como con otros tipos de tratamiento, los efectos
secundarios varían de persona a persona.
Generalmente, los fármacos contra el cáncer afectan las células que se
dividen con rapidez. En estas se
incluyen las células de la sangre, las cuales combaten las infecciones, ayudan
a que la sangre se coagule, o llevan oxígeno a todas las partes del
cuerpo. Cuando las células de la sangre
son afectadas por los fármacos contra el cáncer, las pacientes tienen más
probabilidad de contraer infecciones; pueden magullarse o sangrar fácilmente y
pueden tener menos energía. Las células
de las raíces del pelo y las células que revisten el tracto digestivo también
se dividen con rapidez. Cuando la
quimioterapia afecta estas células, las pacientes pueden perder su pelo y
pueden tener otros efectos secundarios, como apetito escaso, náuseas, vómitos o
llagas en la boca. El médico puede dar
medicamentos para ayudar con los efectos secundarios. Los efectos secundarios desaparecen gradualmente durante los
períodos de recuperación entre los tratamientos o después de que haya terminado
el tratamiento.
 Volver Arriba Volver Arriba
Terapia biológica
Los efectos secundarios causados por las terapias biológicas varían con el
tipo de tratamiento que recibe la paciente.
Estos tratamientos pueden causar síntomas como de gripe, tales como
escalofríos, fiebre, dolor muscular, debilidad, pérdida del apetito, náuseas,
vómitos y diarrea. Algunas veces, las
pacientes tienen erupciones en la piel y es posible que sangren o se magullen
con facilidad. Estos problemas pueden
ser serios, pero desaparecen gradualmente después de que cesa el tratamiento.
 Volver Arriba Volver Arriba
Nutrición para pacientes con cáncer
Algunas pacientes encuentran difícil comer bien durante el tratamiento del
cáncer. Es posible que pierdan el
apetito. Además de la pérdida del
apetito, los efectos secundarios comunes del tratamiento, como las náuseas,
vómitos o llagas de la boca, pueden hacer difícil el comer. Para algunas pacientes, la comida sabe
diferente. También, algunas personas no
se sienten con ganas de comer cuando están incómodas o cansadas.
Comer bien durante el tratamiento del cáncer significa ingerir suficientes
calorías y proteínas para ayudar a prevenir la pérdida de peso y recuperar las
fuerzas. Las pacientes que comen bien
con frecuencia se sienten mejor y tienen más energía. Además, pueden ser más capaces de controlar los efectos
secundarios del tratamiento.
Los médicos, el personal de enfermería y dietistas pueden ofrecer consejos
para comer sanamente durante el tratamiento del cáncer. Las pacientes y sus familias tal vez querrán
leer el folleto del Instituto Nacional del Cáncer:
Eating Hints for Cancer Patients,
el cual contiene muchas sugerencias útiles.
 Volver Arriba Volver Arriba
Cuidado de seguimiento
Los exámenes regulares de seguimiento, incluyendo el examen pélvico, la
prueba de Pap y otras pruebas de laboratorio, son muy importantes para
cualquier mujer que haya sido tratada por cambios precancerosos o por cáncer de
cérvix. El médico hará estas pruebas y
exámenes con frecuencia por varios años para buscar cualquier signo de que la
condición haya regresado.
El tratamiento del cáncer puede causar efectos secundarios muchos años
después. Por esta razón, las pacientes
deben continuar teniendo exámenes y deben informar de cualquier problema de
salud que se presente.
 Volver Arriba Volver Arriba
Apoyo a las pacientes con cáncer
No es fácil vivir con una enfermedad grave. Las
pacientes con cáncer y quienes cuidan de ellas se enfrentan a muchos problemas
y retos. El salir adelante de estos problemas es más fácil con frecuencia
cuando se tiene información útil y servicios de apoyo. Algunos
folletos útiles, incluso el folleto
Taking Time: Support for People
With Cancer and the People Who Care About Them,
del Instituto Nacional del Cáncer, se pueden obtener del
Servicio de Información sobre el Cáncer.
Es posible que las pacientes con cáncer se preocupen
de conservar su trabajo, cuidar su familia, llevar a cabo sus actividades
diarias o de empezar una nueva relación. Las preocupaciones sobre los análisis,
tratamientos, estancia en el hospital y los gastos médicos son comunes. Los
médicos, el personal de enfermería y otros miembros del equipo de atención
médica pueden responder a preguntas sobre el tratamiento, el trabajo u otras
actividades. También, el reunirse con un trabajador social, asesor o miembro de
su iglesia puede ser útil para las pacientes que quieren conversar sobre sus
sentimientos o discutir sus preocupaciones.
Los amigos y parientes pueden prestar mucho
apoyo. También, ayuda a muchas pacientes el discutir sus preocupaciones con
otras personas que tienen cáncer. Las pacientes con cáncer se reúnen con
frecuencia en grupos de apoyo, en donde pueden compartir lo que han aprendido
acerca de cómo salir adelante del cáncer y de los efectos del tratamiento. Sin
embargo, es importante tener en cuenta que cada paciente es diferente. Los tratamientos
y la forma de manejar el cáncer que funcionen para una persona pueden no ser
los adecuados para otra, aun cuando ambas tengan el mismo tipo de cáncer. Es
siempre una buena idea discutir con el médico el consejo de amigos y
familiares.
Con frecuencia, una trabajadora social en el
hospital o clínica puede sugerir algunos grupos que pueden ayudar con la
rehabilitación, el apoyo emocional, ayuda económica, transporte
o atención en casa. Por ejemplo, la
Asociación Estadounidense contra el Cáncer
(American Cancer Society, ACS) tiene muchos servicios para pacientes y sus familias.
Ellos ofrecen también muchos folletos gratuitos, incluso uno sobre la
sexualidad y el cáncer. Las oficinas locales de la Asociación Estadounidense
contra el Cáncer se encuentran en las páginas blancas del directorio
telefónico.
 Volver Arriba Volver Arriba
Lo que reserva el futuro
Las perspectivas para mujeres con cambios precancerosos o cáncer muy precoz
de cérvix son excelentes; casi todas las pacientes con estas condiciones se
pueden curar. Los investigadores
continúan la búsqueda de formas nuevas y mejores de tratar el cáncer cervical
invasor.
Las pacientes y sus familias se preocupan naturalmente por lo que el futuro
reserva para ellas. Algunas veces las
pacientes usan estadísticas para tratar de calcular su probabilidad de
curación. Es importante recordar, sin
embargo, que las estadísticas son promedios basados en un gran número de
pacientes. No se pueden usar para predecir
lo que sucederá a una mujer en particular, porque no hay dos pacientes iguales;
los tratamientos y las respuestas a ellos varían considerablemente. El médico que atiende a la paciente y sabe
su historial médico está en mejor posición para hablar con ella sobre sus
posibilidades de recuperación (pronóstico).
Los médicos hablan con frecuencia de sobrevivir al cáncer o usan el término
remisión más bien que curación. Aunque muchas mujeres con cáncer de cérvix
se recuperan completamente, los médicos usan estos términos porque la
enfermedad puede recurrir. (El regreso del cáncer se conoce como una
recurrencia).
 Volver Arriba Volver Arriba
Causa y prevención
Al estudiar un gran número de mujeres en todo el mundo, los
investigadores han identificado ciertos
factores de riesgo que aumentan las
posibilidades de que las células en el cérvix o cuello uterino se
vuelvan anormales o cancerosas. Piensan que, en muchos casos, el cáncer
cervical se desarrolla cuando dos o más factores de riesgo actúan
juntos.
La investigación ha mostrado que las mujeres que empezaron a tener
relaciones sexuales a una edad temprana, especialmente antes de los 16
años de edad y las mujeres que han tenido muchas parejas sexuales tienen
un riesgo mayor de desarrollar cáncer cervical. Las mujeres
también tienen un riesgo mayor si sus parejas empezaron a tener
relaciones sexuales a una edad joven, han tenido muchas parejas sexuales o han
sido parejas de mujeres que tuvieron cáncer de cérvix.
Los científicos no saben exactamente por qué las prácticas
sexuales de las mujeres y de sus parejas afectan el riesgo de desarrollar
cáncer cervical. Sin embargo, la investigación sugiere que
algunos virus transmitidos sexualmente pueden causar que las células del
cérvix empiecen las series de cambios que pueden llevar al
cáncer. Las mujeres que han tenido muchas parejas sexuales o cuyas
parejas han tenido muchas parejas sexuales pueden tener un riesgo mayor de
cáncer del cuello uterino al menos en parte, porque ellas tienen
más probabilidad de contraer un virus transmitido sexualmente.
Los científicos están estudiando los efectos del
virus del papiloma humano (VPH)
transmitido sexualmente. Algunos virus del papiloma humano transmitidos
sexualmente causan verrugas genitales (condiloma
acuminado). Además, los científicos
piensan que algunos de estos virus pueden causar el crecimiento de
células anormales en el cérvix y pueden jugar un papel en el
desarrollo de cáncer. Los científicos han encontrado que las
mujeres que tienen VPH o cuyas parejas tienen VPH tienen un riesgo mayor que el
promedio de desarrollar cáncer cervical. Sin embargo, la mayoría
de las mujeres que tienen la infección por el VPH no desarrollan
cáncer de cérvix y el virus no está presente en todas las
mujeres que tienen esta enfermedad. Por estas razones, se piensa que otros
factores actúan junto con los virus del papiloma humano. Por ejemplo, el
herpesvirus genital también
puede tener un papel. Se necesita más investigación para saber el
papel exacto de estos virus y cómo actúan junto con otros
factores en el desarrollo de cáncer cervical.
El fumar también aumenta el riesgo de cáncer de cérvix,
aunque no es claro exactamente cómo o por qué. El riesgo parece
que aumenta con el número de cigarrillos que fuma una mujer cada
día y con el número de años que ella ha fumado.
Las mujeres cuyas madres recibieron el fármaco
dietilestilbestrol (DES) durante el
embarazo para prevenir la pérdida del mismo, también tienen un
riesgo mayor. (Este fármaco se usó con este fin casi desde 1940
hasta 1970). Se ha encontrado un tipo raro de cáncer vaginal y cervical
en un número pequeño de mujeres cuyas madres usaron el DES.
Varios informes sugieren que las mujeres cuyo sistema inmune está
debilitado tienen más probabilidad que otras de desarrollar
cáncer cervical. Por ejemplo, las mujeres que tienen el virus de la
inmunodeficiencia humana (VIH), el cual causa el SIDA, tienen un riesgo mayor.
También, las pacientes que han recibido transplantes de órganos y
que reciben fármacos para suprimir el sistema inmune con el fin de
impedir el rechazo del nuevo órgano, tienen más probabilidad que
otras de desarrollar lesiones precancerosas.
Algunos investigadores piensan que hay un riesgo mayor de cáncer de
cérvix en las mujeres que usan anticonceptivos orales (la
píldora). Sin embargo, los científicos no han encontrado que la
píldora cause directamente el cáncer de cérvix. Esta
relación es difícil de probar porque los dos factores principales
de riesgo de cáncer de cérvix: relaciones sexuales a una edad
temprana y múltiples parejas sexuales, pueden ser más comunes
entre las mujeres que usan la píldora que entre las que no lo hacen. No
obstante, las etiquetas de los anticonceptivos orales advierten de este posible
riesgo y aconsejan a las mujeres que los usan hacerse pruebas de Pap cada
año.
Algunas investigaciones han mostrado que la vitamina A puede desempeñar un
papel en detener o prevenir los cambios cancerosos en las células como
las que están en la superficie del cérvix o cuello del
útero. La investigación ulterior con preparaciones de vitamina A
puede ayudar a los científicos a aprender más acerca de la
prevención del cáncer de cérvix.
Actualmente, la detección temprana y el tratamiento del tejido
precanceroso siguen siendo las formas más efectivas de prevenir el
cáncer de cérvix. Las mujeres deben hablar con su médico
sobre un programa apropiado de exámenes. La recomendación del
médico se basará en tales factores como la edad de la mujer, el
historial médico y los factores de riesgo.
 Volver Arriba Volver Arriba
Glosario
Abdomen: la parte del cuerpo que contiene el
páncreas, el estómago, los intestinos, el hígado, la vesícula y otros órganos.
Anestesia: pérdida de la sensación o conciencia. Un anestésico local causa la pérdida de la
sensación en una parte del cuerpo. Un
anestésico general hace que la persona se duerma.
Benigno: no canceroso; no invade el
tejido cercano ni se disemina a otras partes del cuerpo.
Biopsia: un procedimiento para remover células o
tejidos con el fin de examinarlos en el microscopio. Cuando sólo se remueve una muestra de tejido, el procedimiento se
llama biopsia incisional. Cuando se remueve todo un tumor o una lesión, el
procedimiento se llama biopsia escisional. Cuando una muestra de tejido o de
fluido se remueve con una aguja, el procedimiento se llama biopsia de aguja o
aspiración con aguja fina.
Cáncer: un término que se aplica a enfermedades en
las que células anormales se dividen sin control. Las células cancerosas pueden invadir tejidos cercanos y pueden
diseminarse por medio del torrente sanguíneo y del sistema linfático a otras
partes del cuerpo.
Cáncer cervical invasor: cáncer que se ha diseminado desde la superficie del
cérvix a tejido más profundo del cérvix o a otras partes del cuerpo.
Carcinoma de células escamosas: cáncer que comienza en las células
escamosas, las cuales son delgadas, planas, semejantes a las escamas de
pez. Las células escamosas se
encuentran en el tejido que forma la superficie de la piel, el revestimiento de
los órganos huecos del cuerpo y los pasajes de los tractos respiratorio y
digestivo. También se le llama
carcinoma epidermoide.
Carcinoma in situ: cáncer que afecta sólo las células en donde
comenzó y que no se ha diseminado a tejidos vecinos.
Catéter: un tubo flexible que se usa para depositar
líquidos dentro del cuerpo o para extraerlos de él.
Cauterización: la destrucción de tejido con un instrumento
caliente, una corriente eléctrica o una sustancia cáustica.
Cérvix: el extremo inferior, estrecho, del útero,
que forma un canal entre el útero y la vagina.
También se conoce como cuello uterino o cuello del útero.
Cirugía: un procedimiento para remover o reparar una parte
del cuerpo o para descubrir si hay enfermedad presente.
Cistoscopia: examen de la vejiga y uretra usando un
instrumento delgado, luminoso, (llamado cistoscopio) que se inserta en la
uretra. Se pueden remover muestras de
tejido para examinarse en un microscopio para determinar si está presente una
enfermedad.
Colposcopia: examen de la vagina y del cérvix usando un
instrumento luminoso de aumento llamado colposcopio.
Condiloma acuminado:
verrugas genitales causadas por algunos virus del papiloma humano (VPH).
Conización: cirugía para remover una porción de tejido
del cérvix y del canal cervical en forma de cono. La conización puede usarse para diagnosticar o para tratar una
condición cervical. También se conoce
como biopsia de cono.
Criocirugía: tratamiento que se realiza con un
instrumento que congela y destruye tejidos anormales. Este procedimiento es una forma de crioterapia.
Cuello uterino: el extremo inferior, estrecho,
del útero, que forma un canal entre el útero y la vagina. También se conoce como cérvix o cuello del
útero.
Curetaje endocervical: el raspado de la membrana mucosa del canal
cervical usando un instrumento en forma de cuchara llamado cureta.
Diatermia: el uso de calor para destruir células
anormales. También se conoce como
cauterización o electrodiatermia.
Dietilestilbestrol: una hormona sintética que se recetó desde
principios de los años cuarenta hasta 1970 para ayudar a las mujeres con
complicaciones en el embarazo. El
dietilestilbestrol ha sido relacionado con un riesgo mayor de carcinoma de
células claras de la vagina en las hijas de mujeres que lo usaron. El dietilestilbestrol puede también aumentar
el riesgo de cáncer de seno en las mujeres que lo usaron.
Dilatación y curetaje: una operación menor en la que se expande
(dilata) el cérvix lo suficiente para permitir raspar el canal cervical y el
revestimiento del útero con un instrumento en forma de cuchara llamado cureta.
Dilatador: un instrumento usado para dilatar o agrandar
una abertura.
Displasia: células que se ven anormales en el
microscopio, pero que no son cancerosas.
Ecografía: un estudio en el cual las ondas sonoras
(ultrasonido) se hacen rebotar en los tejidos, y los ecos se convierten en una
imagen.
Efectos secundarios: problemas que ocurren cuando el tratamiento
afecta células sanas. Los efectos
secundarios comunes del tratamiento del cáncer son la fatiga, náuseas, vómitos,
disminución en los recuentos de las células de la sangre, pérdida del pelo y
llagas en la boca.
Endometrio: la capa de tejido que reviste el útero.
Enema de bario: un procedimiento en el que un líquido que
contiene bario se pone en el recto y en el colon por el ano. El bario es un
compuesto metálico de color blanco plata que ayuda a mostrar la imagen del
tracto gastrointestinal inferior en una radiografía.
Espéculo: un instrumento usado para ensanchar una
abertura del cuerpo para que sea más fácil ver hacia dentro.
Estadificación: llevar a cabo exámenes y pruebas para
conocer la extensión del cáncer en el cuerpo; especialmente para conocer si la
enfermedad se ha diseminado desde el sitio original a otras partes del cuerpo.
Estudio clínico: un estudio de investigación para probar qué
tan bien funcionan en la gente los nuevos tratamientos médicos u otras
intervenciones. Cada estudio está
diseñado para evaluar nuevos métodos de exámenes selectivos de detección, de
prevención, diagnóstico o tratamiento de una enfermedad.
Factor de riesgo: un hábito, rasgo, condición o alteración
genética que aumenta la posibilidad de una persona de desarrollar una
enfermedad.
Ganglio linfático: una masa redonda de tejido linfático que
está rodeada por una cápsula de tejido conjuntivo. También se conoce como glándula linfática. Los ganglios linfáticos están esparcidos a
lo largo de los vasos linfáticos y contienen muchos linfocitos, los cuales
filtran el líquido linfático (linfa).
Herpesvirus: un miembro de la familia herpes de los
virus.
Histerectomía: una operación en la que se remueve el útero.
Imágenes por resonancia magnética
(IRM): un procedimiento en el que se usa
un magneto conectado a una computadora para crear imágenes detalladas de áreas
internas del cuerpo.
Interferón: un modificador de la respuesta biológica
(una sustancia que puede mejorar la respuesta natural del cuerpo a la
enfermedad). Los interferones afectan
la división de las células cancerosas y hacen que el crecimiento del tumor sea
más lento. Hay varios tipos de
interferones: el interferón alfa, el interferón beta y el interferón gama. Estas sustancias son producidas normalmente
por el cuerpo. También se hacen en el
laboratorio para usarse en el tratamiento del cáncer y de otras enfermedades.
Intraepitelial: dentro de la capa de células que forman la
superficie o revestimiento de un órgano.
Láser: un instrumento que concentra la luz en un
rayo estrecho, intenso, que se usa para cortar o destruir tejido. Se usa en microcirugía, en terapia
fotodinámica y para una variedad de fines de diagnóstico.
Lesión: un área de cambio anormal del tejido.
Lesión intraepitelial escamosa (SIL, en
inglés): un término general para el
crecimiento anormal de células escamosas en la superficie del cérvix. Los cambios en las células se describen como
de bajo grado y de alto grado, dependiendo de qué tanto se haya afectado el
cérvix y qué tan anormales aparezcan las células.
Lubricantes: sustancias aceitosas o resbaladizas.
Maligno: canceroso; un crecimiento con una tendencia
a invadir y destruir el tejido cercano y a diseminarse a otras partes del
cuerpo.
Menopausia: el tiempo de la vida cuando cesan en forma
permanente los períodos menstruales en la mujer. También se llama "cambio de vida".
Metástasis: la diseminación del cáncer de una parte del
cuerpo a otra. Los tumores formados de células que se han diseminado se llaman
"tumores secundarios" y contienen células que son como las del tumor original
(primario).
Neoplasia intraepitelial cervical: un término general para el
crecimiento de células anormales en la superficie del cérvix. Se pueden usar los números del 1 al 3 para
describir qué tanto del cérvix contiene células anormales.
Oncólogos ginecólogos: médicos que se especializan en tratar
cánceres de los órganos reproductores femeninos.
Oncólogo radiólogo: un médico que se especializa en usar
radiación para tratar el cáncer.
Ovarios: el par de glándulas reproductoras femeninas
en las cuales se forman los óvulos. Los
ovarios están ubicados en la pelvis, uno en cada lado del útero.
Patólogo: un médico que identifica enfermedades
mediante el estudio de las células y los tejidos en el microscopio.
Pielografía intravenosa: una serie de radiografías de los riñones,
los uréteres y la vejiga. Las
radiografías se toman después de haber inyectado un colorante en un vaso
sanguíneo. El colorante se concentra en
la orina, lo cual delinea los riñones, los uréteres y la vejiga en las
radiografías.
Pólipo: un crecimiento que sobresale de una membrana
mucosa.
Precanceroso: un término que se usa para describir una condición
que puede volverse cancerosa o que hay probabilidad de que se vuelva
cancerosa. También se conoce como
premaligna.
Proctosigmoidoscopia: un examen del recto y de la parte inferior del
colon usando un tubo delgado, luminoso, llamado sigmoidoscopio.
Pronóstico: el resultado o curso posible de una
enfermedad; las posibilidades de recuperación o de recurrencia.
Prueba de Pap: la recolección de células del cérvix para
ser examinadas en el microscopio. Se
usa para detectar cambios que pueden ser cancerosos o que pueden llevar al
cáncer y para mostrar condiciones no cancerosas, tales como infección o
inflamación. También se conoce como
frotis de Papanicolaou.
Prueba de Schiller: una prueba en la que se aplica yodo al
cérvix. El yodo da un color café a las
células sanas; las células anormales no adquieren color, aparecen a menudo como
de color blanco o amarillo.
Quimioterapia: tratamiento con fármacos anticancerosos.
Quiste: una bolsa o cápsula de tejido llena de
líquido.
Radioterapia: el uso de radiación de alta energía
procedente de rayos X, neutrones y otras fuentes, para destruir células
cancerosas y reducir tumores. La
radiación puede proceder de una máquina fuera del cuerpo (radioterapia de rayo
externo) o de materiales llamados radioisótopos. Los radioisótopos producen radiación y se colocan en un tumor o
cerca de él o en el área cercana a las células cancerosas. Este tipo de tratamiento por radiación se
llama radioterapia interna, radiación de implante o braquiterapia. La radioterapia sistémica usa una sustancia
radiactiva, tal como un anticuerpo monoclonal radiomarcado que circula por todo
el cuerpo.
Rayos X: radiación de alta energía que se usa en
dosis bajas para diagnosticar enfermedades y en dosis altas para tratar el
cáncer.
Recto: los últimos 20 ó 25 centímetros del
intestino grueso.
Recurrir: volver a ocurrir. Una recurrencia es el regreso del cáncer, al mismo sitio del
tumor original (primario) o a otro lugar, después de haber desaparecido.
Remisión: la disminución o desaparición de los signos
y síntomas del cáncer. En la remisión parcial, algunos de los signos y síntomas
del cáncer han desaparecido. En la remisión completa, todos los signos y
síntomas del cáncer han desaparecido, aunque todavía puede haber cáncer en el
cuerpo.
Sistema linfático: los tejidos y órganos que producen,
almacenan y trasportan las células blancas de la sangre que combaten las
infecciones y otras enfermedades. Este
sistema incluye la médula ósea, el bazo, el timo y los ganglios linfáticos, y
una red de tubos delgados que trasportan la linfa y las células blancas de la
sangre. Estos tubos se ramifican, como
los vasos sanguíneos, dentro de todos los tejidos del cuerpo.
Sistema reproductor: en la mujer, los órganos que están
comprendidos directamente en la producción de óvulos, en la concepción y en
llevar a término el embarazo.
Tejido: un grupo o capa de células de un tipo
semejante y que trabajan juntas para desempeñar una función específica.
Terapia biológica: tratamiento para estimular o restaurar la
capacidad del sistema inmune para combatir la infección y la enfermedad. También se usa para mitigar los efectos
secundarios causados por algunos tratamientos contra el cáncer. También se conoce como inmunoterapia,
bioterapia o terapia modificadora de la respuesta biológica (BRM, en inglés).
Terapia local: tratamiento que afecta las células en el
tumor y en el área cercana a él.
Tomografía computarizada: una serie de imágenes detalladas de las
áreas internas del cuerpo tomadas de diferentes ángulos; las imágenes son
creadas por una computadora conectada a una máquina de rayos X. También se llama tomografía axial computarizada
(CAT scan, en inglés).
Tratamiento sistémico: un
tratamiento que llega a todas las células del cuerpo y las afecta.
Trompas de Falopio: parte del tracto reproductor femenino. Los tubos largos, delgados, por los que
pasan los óvulos desde los ovarios al útero.
Tumor: una masa anormal de tejido que resulta de
una división excesiva de células. Los
tumores no desempeñan una función útil en el cuerpo. Ellos pueden ser benignos (no cancerosos) o malignos
(cancerosos).
Útero: el órgano pequeño, hueco, en forma de pera,
en la pelvis de la mujer. Este es el
órgano en donde se desarrolla el feto. También se le llama matriz.
Vagina: el canal muscular que se extiende desde el
útero al exterior del cuerpo. También
se conoce como canal del parto.
Vejiga: el órgano que almacena la orina.
Verruga: un crecimiento elevado en la superficie de
la piel u otro órgano.
Virus del papiloma humano (VPH): un virus que causa crecimientos (verrugas)
anormales de tejido y está relacionado a menudo con algunos tipos de cáncer.
 Volver Arriba Volver Arriba
Recursos informativos del Instituto Nacional del Cáncer
Tal vez desee más información para usted, para su familia y su médico. Los
siguientes servicios del Instituto Nacional del Cáncer están a su disposición
para ayudarle.
Servicio de Información sobre el Cáncer (CIS)
Proporciona información precisa, al día, sobre el cáncer a los pacientes y
a sus familias, a los profesionales de la salud y al público en general. Los
especialistas en información traducen la información científica más reciente a
un lenguaje fácil de entender y responden en inglés y en español, o por medio
de equipo TTY.
Llamada sin costo: 1-800-4-CANCER (1-800-422-6237)
TTY: 1-800-332-8615
Estos sitios de la Web pueden ser útiles:
http://www.cancer.gov
El sitio de la Web del Instituto Nacional del Cáncer Cancer.gov™
proporciona información de numerosas fuentes del NCI, incluyendo PDQ®, el
banco de datos de información del NCI sobre el cáncer. PDQ contiene información
actual sobre la prevención, los exámenes selectivos de detección,
diagnóstico, tratamiento, genética, cuidados médicos de apoyo y estudios
clínicos en curso. Se puede tener acceso a Cancer.gov en
http://www.cancer.gov en Internet.
 Volver Arriba Volver Arriba
Folletos del Instituto Nacional del Cáncer
Las publicaciones del Instituto Nacional del Cáncer (NCI) se pueden pedir
escribiendo a la dirección de abajo, y algunas se pueden ver y descargar
del sitio http://www.cancer.gov/publications en
Internet.
Publications Ordering Service
National Cancer Institute
Suite 3036A
6116 Executive Boulevard, MSC 8322
Bethesda, MD 20892-8322
Además, si usted está en Estados Unidos o en uno de sus
territorios, usted puede pedir estos folletos del NCI y otras publicaciones si
llama al Servicio de Información sobre el Cáncer (CIS) al
1-800-4-CANCER. Es posible también pedir publicaciones en línea
en http://www.cancer.gov/publications
.
Folletos en español e inglés
Folletos en inglés
Vea el índice completo de la serie
What You Need To Know About™ de publicaciones en inglés
sobre el cáncer.
 Volver Arriba Volver Arriba
|